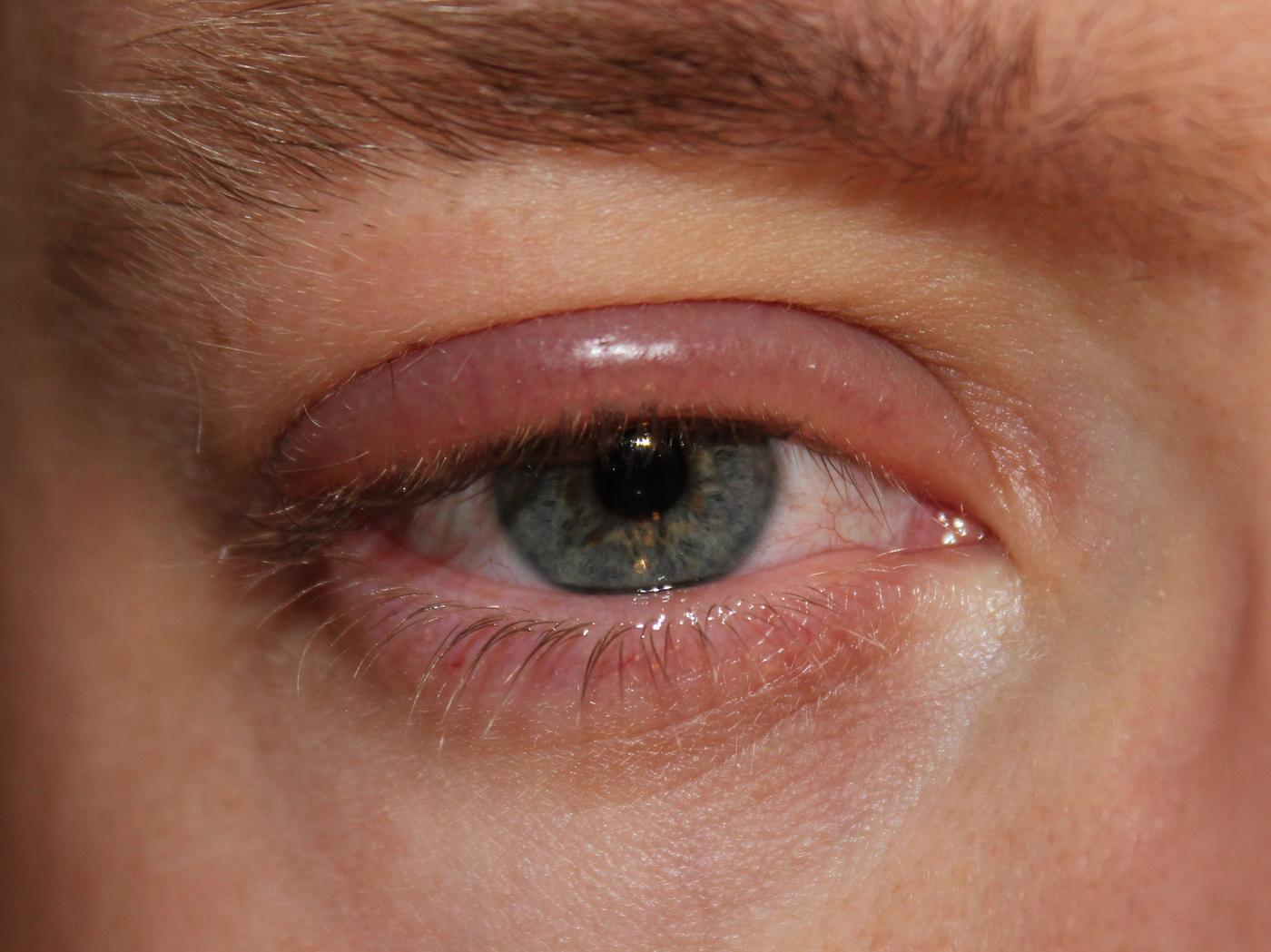
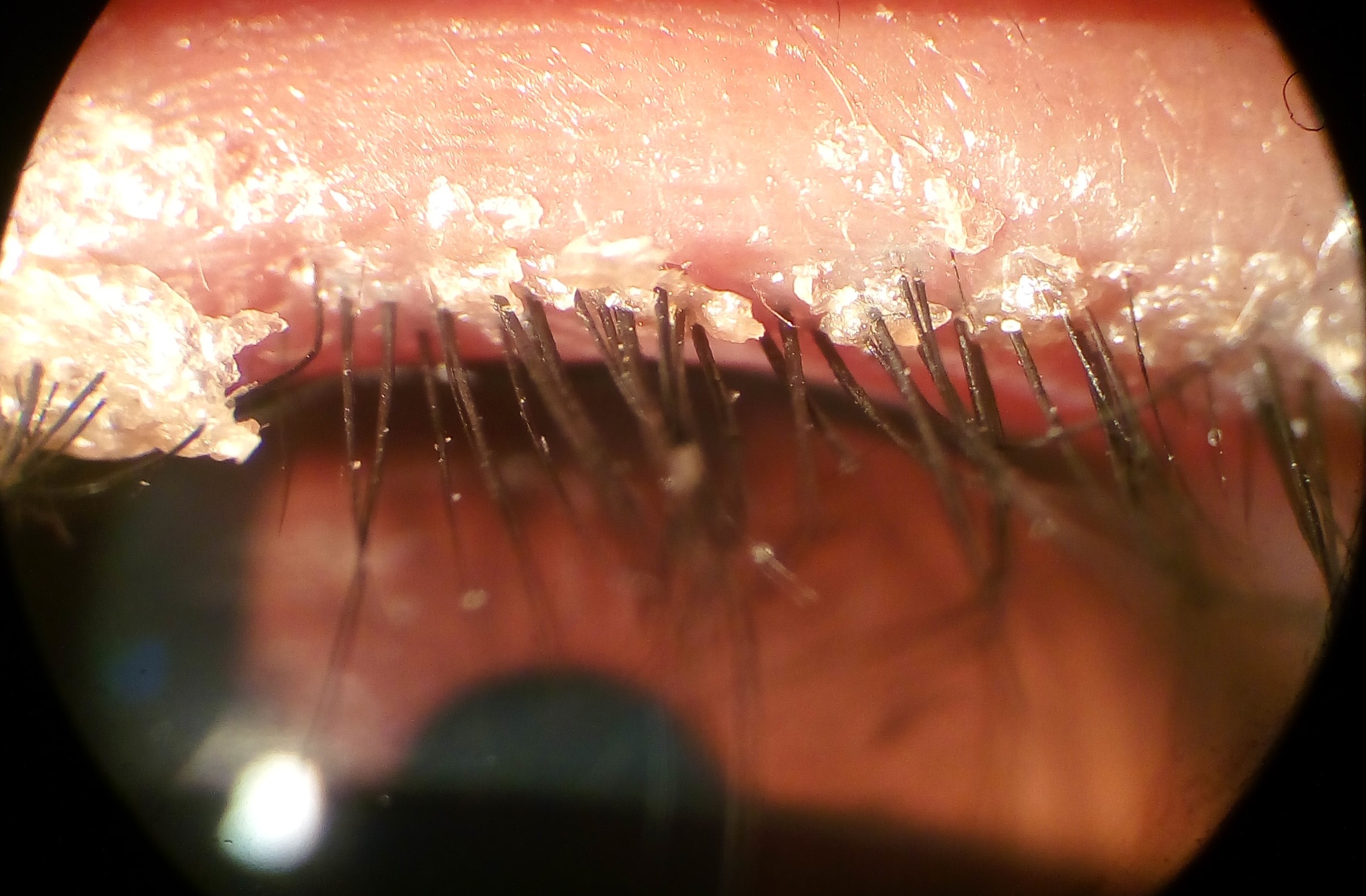
La blépharite est l'une des pathologies ophtalmologiques les plus fréquentes en consultation. Les études estiment sa prévalence entre 37 % et 47 % de la population générale, ce qui en fait une affection extrêmement courante mais souvent sous-diagnostiquée.
Elle touche les deux sexes, avec une légère prédominance féminine, et peut survenir à tout âge, bien que la fréquence augmente avec l'âge. Les personnes de plus de 50 ans sont particulièrement concernées, en raison de la diminution progressive de la fonction des glandes de Meibomius. Les porteurs de lentilles de contact, les patients atteints de rosacée cutanée, de dermatite séborrhéique ou de dermatite atopique présentent un risque accru.
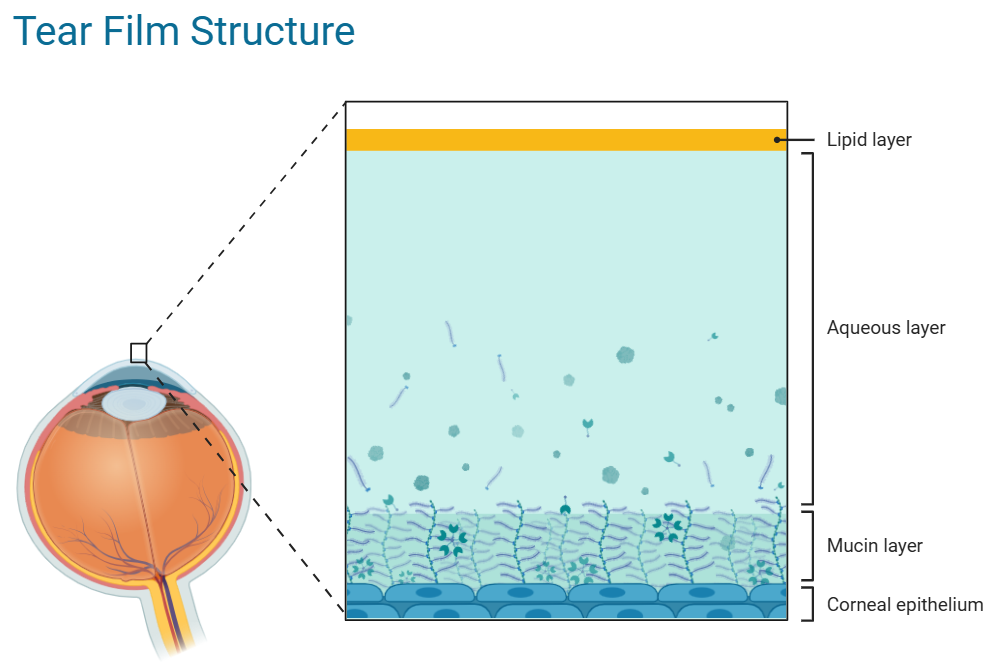
Le dysfonctionnement des glandes de Meibomius (DGM), forme postérieure de blépharite, représente à lui seul la première cause de sécheresse oculaire évaporative, responsable de près de 86 % des cas de sécheresse oculaire dans certaines études.