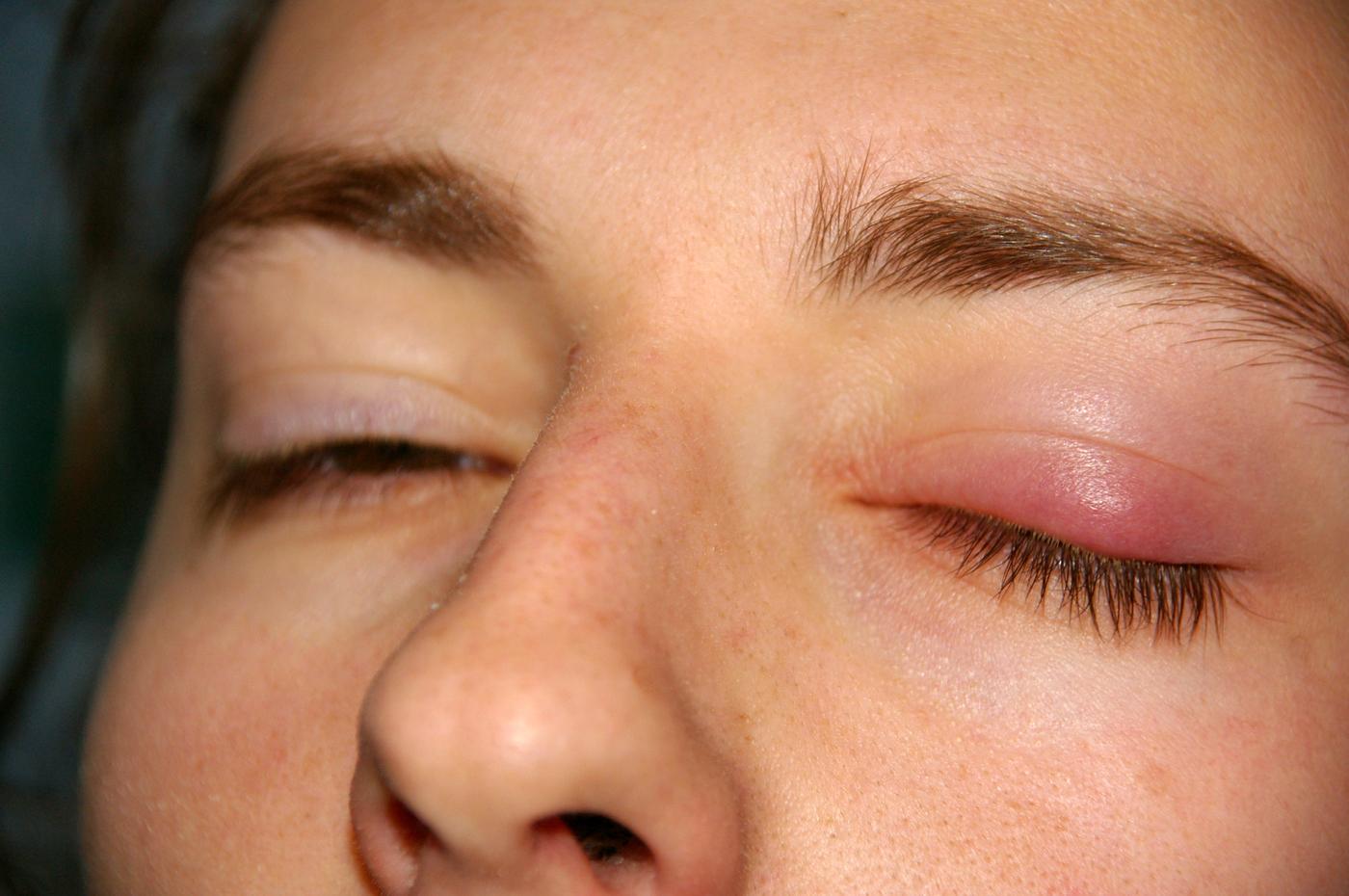
La formation d'un chalazion suit une séquence physiopathologique bien définie. L'événement déclencheur est l'obstruction du canal excréteur d'une glande de Meibomius, le plus souvent par épaississement et solidification du meibum. Cette obstruction entraîne une rétention de meibum en amont, provoquant une distension de la glande.
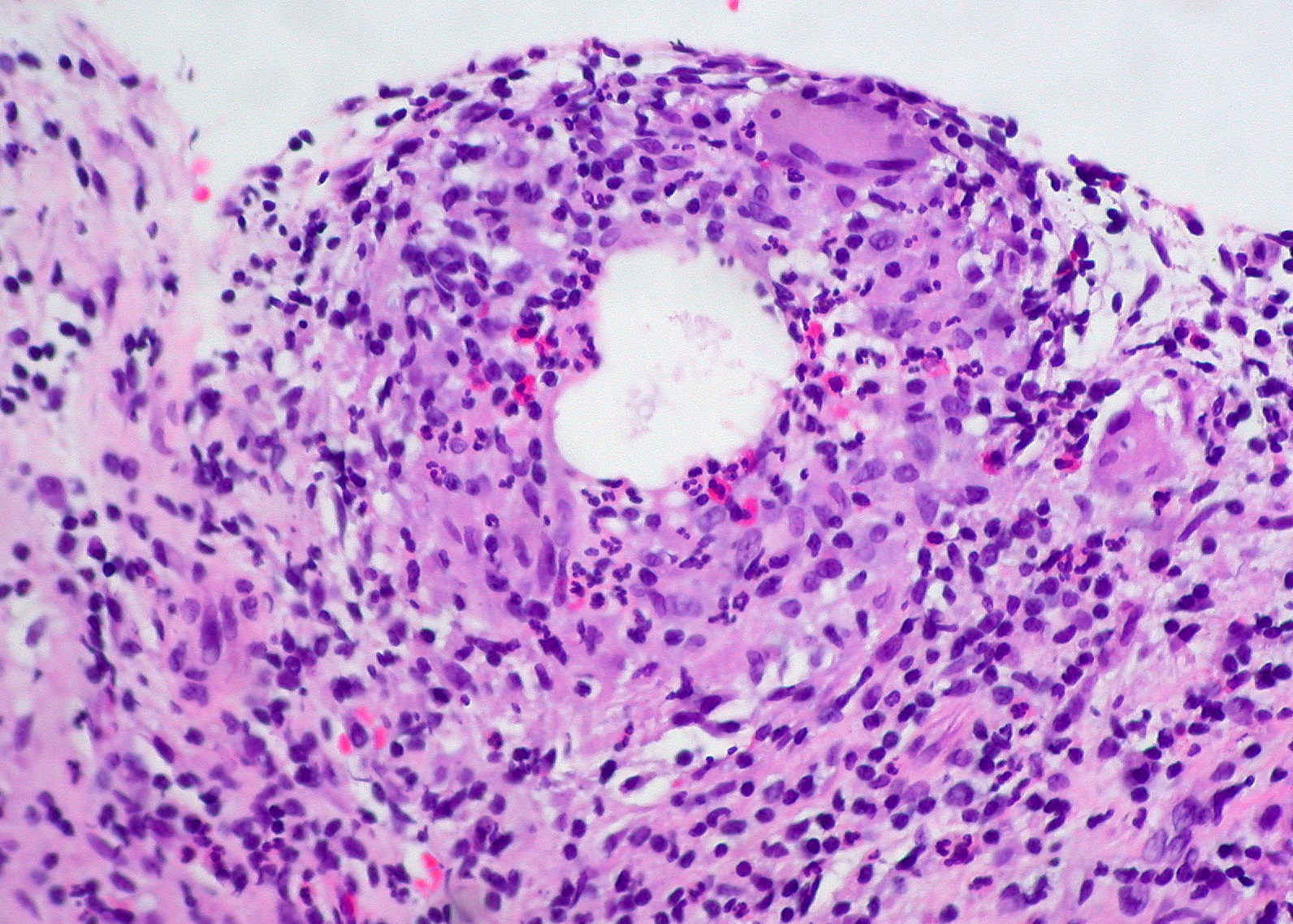
Le meibum accumulé finit par s'extravaser dans le tissu conjonctif environnant du tarse, déclenchant une réaction inflammatoire granulomateuse à corps étranger. Le système immunitaire reconnaît les lipides du meibum comme un matériel étranger et mobilise des macrophages qui fusionnent en cellules géantes multinucléées, formant un granulome caractéristique. Ce granulome est entouré d'une capsule fibreuse, donnant au chalazion sa consistance ferme et bien limitée.
Sans traitement, ce processus évolue vers un nodule enkysté chronique qui peut persister des mois, voire des années. Une surinfection bactérienne secondaire est possible, transformant le chalazion en un abcès palpébral aigu nécessitant un drainage.