Comprendre le cristallin et la cataracte
Le cristallin est une lentille biconvexe transparente, d'environ 10 mm de diamètre et 4 mm d'épaisseur, située juste derrière l'iris. Suspendu par les zonules de Zinn au corps ciliaire, il assure la mise au point des images sur la rétine grâce à un mécanisme d'accommodation. Transparent à la naissance, il est composé de protéines cristallines parfaitement organisées. Avec l'âge, ces protéines s'agrègent et s'oxydent progressivement, entraînant une opacification irréversible : c'est la cataracte.
La cataracte touche plus de 20 % de la population après 65 ans et plus de 60 % après 85 ans. C'est la première cause de cécité réversible dans le monde. En France, plus de 800 000 interventions sont réalisées chaque année, faisant de la chirurgie de la cataracte l'acte chirurgical le plus pratiqué tous domaines confondus.

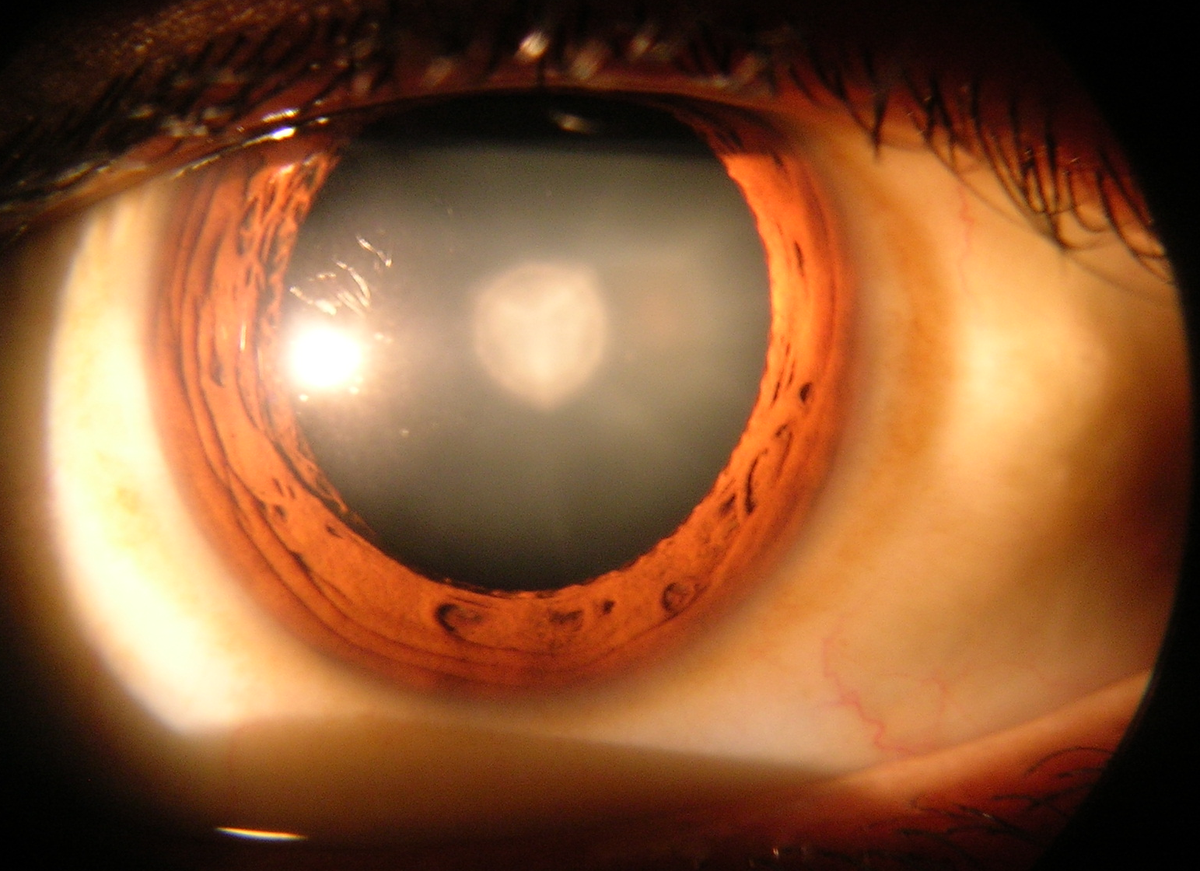
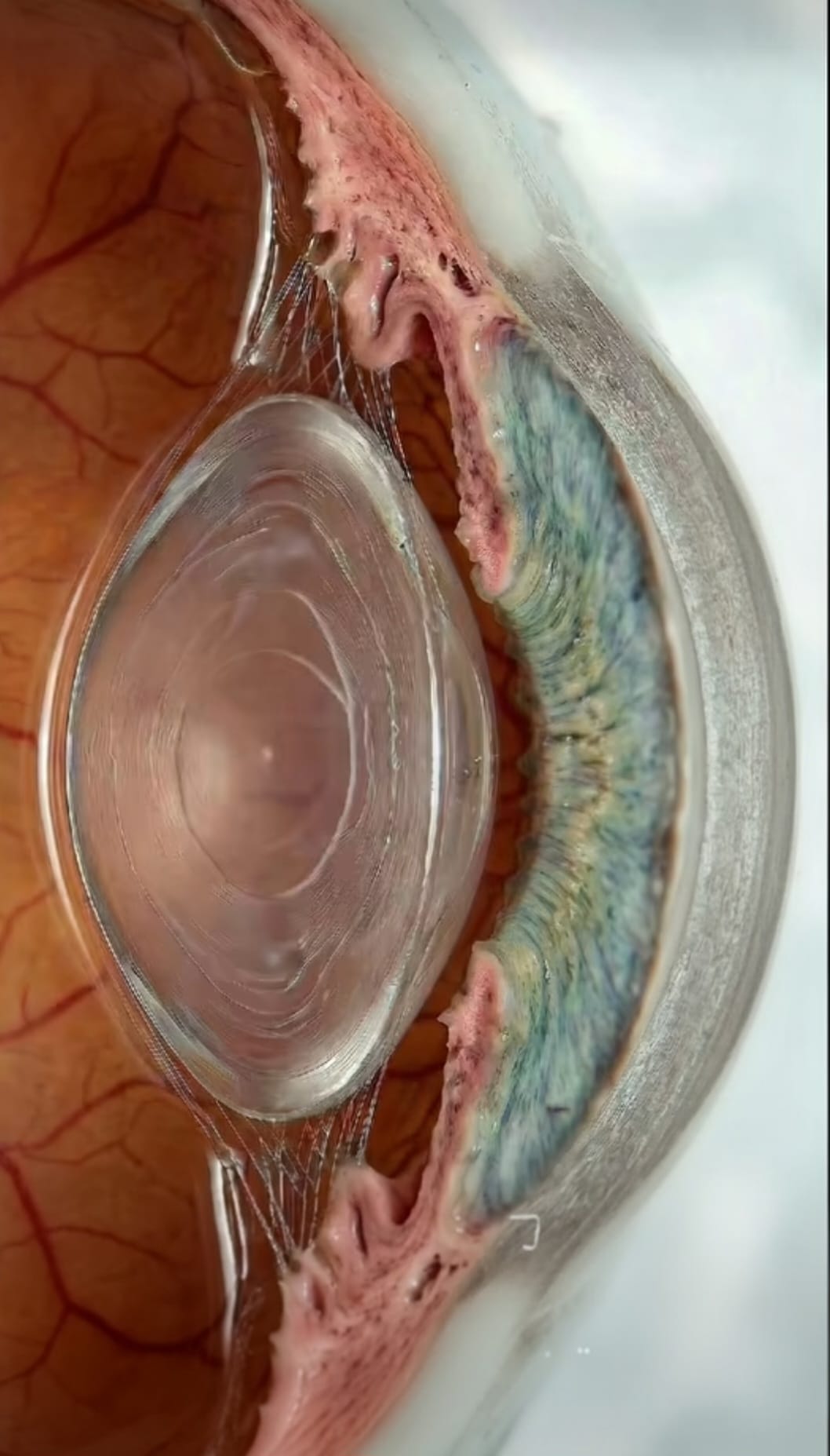
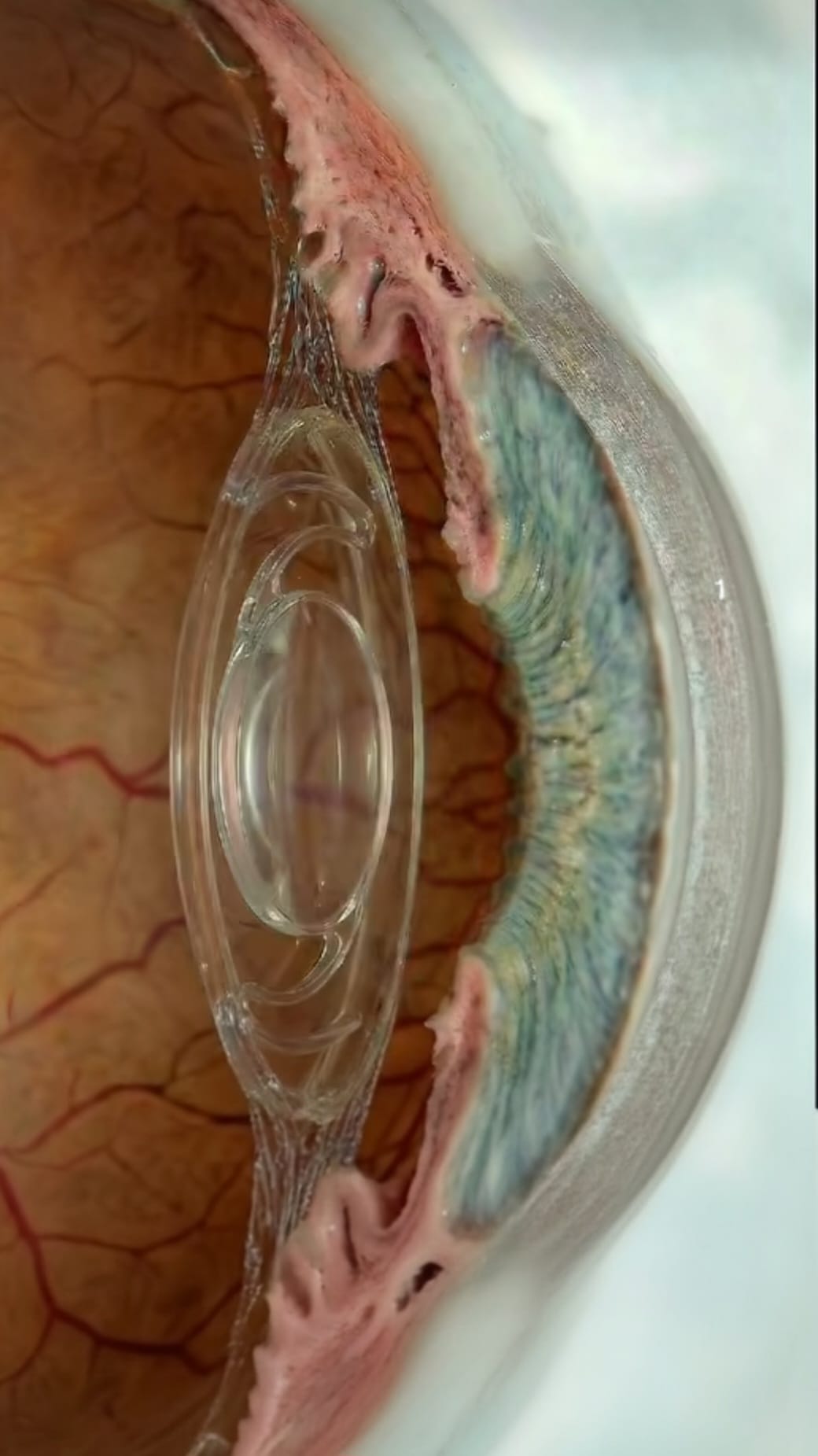
Les trois types de cataracte
Cataracte nucléaire
La plus fréquente. L'opacification débute au noyau du cristallin et progresse vers la périphérie. Elle provoque un jaunissement puis un brunissement progressif de la vision, avec parfois une myopisation transitoire (« seconde vue » du presbyte).
Cataracte corticale
L'opacification se développe dans le cortex, en périphérie du cristallin, sous forme de rayons opaques (opacités en « rayons de roue »). Elle provoque surtout un éblouissement et une gêne à la lumière vive, et progresse lentement vers le centre.
Cataracte sous-capsulaire postérieure
L'opacité se forme juste sous la capsule postérieure, au pôle postérieur du cristallin. Elle gêne rapidement la vision de près et provoque un éblouissement marqué. Plus fréquente chez les sujets jeunes, les diabétiques et après corticothérapie prolongée.
Facteurs de risque
Facteurs non modifiables
- Âge : principal facteur, risque croissant dès 50 ans
- Hérédité : prédisposition génétique familiale
- Myopie forte (supérieure à -6 dioptries)
- Antécédent de chirurgie intraoculaire (vitrectomie)
- Traumatisme oculaire (contusion, plaie perforante)
Facteurs modifiables
- Exposition UV : port de lunettes de soleil recommandé
- Tabagisme : multiplie le risque par 2 à 3
- Diabète : cataracte plus précoce et plus rapide
- Corticothérapie prolongée (orale ou en collyres)
- Alcoolisme chronique et carences nutritionnelles
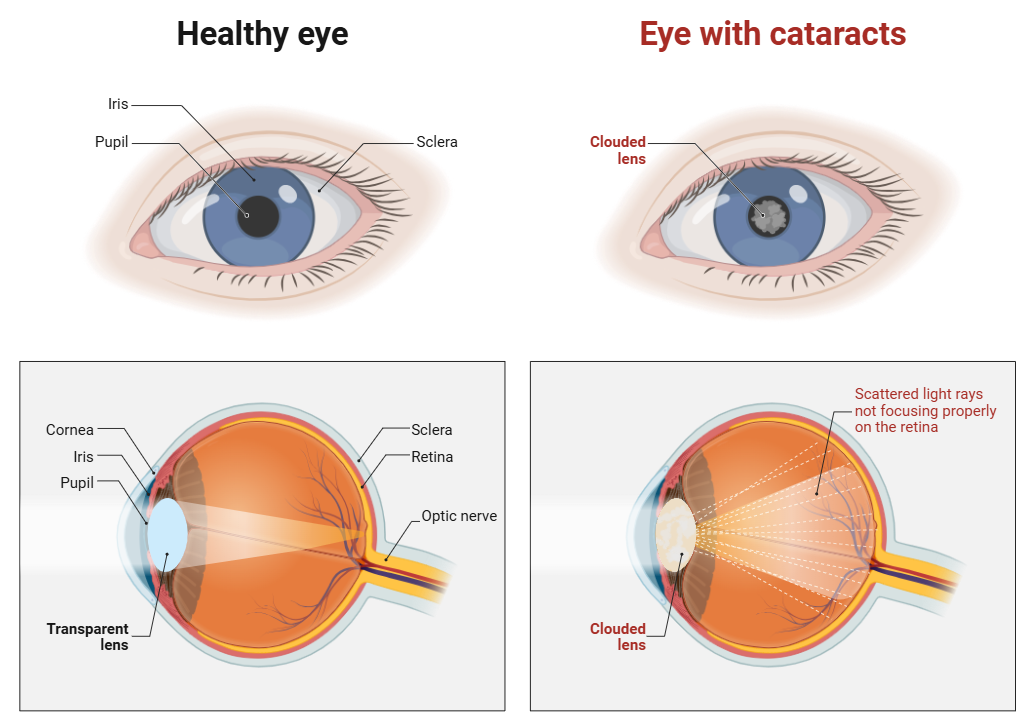
Symptômes et progression
La cataracte évolue généralement sur plusieurs années. Les symptômes apparaissent progressivement et s'aggravent avec le temps. Voici la chronologie typique de la progression.
Stade débutant (mois à années)
- Légère baisse de la vision de loin
- Sensation de voile discret, surtout en lumière faible
- Éblouissement accru face aux phares la nuit
- Halos autour des lumières
- Besoin de plus de lumière pour lire
Stade modéré (mois à années)
- Baisse significative de l'acuité visuelle
- Modification de la perception des couleurs (jaunissement)
- Changements fréquents de lunettes sans amélioration
- Diplopie monoculaire (vision dédoublée d'un oeil)
- Myopisation transitoire (amélioration paradoxale de près)
Stade avancé
- Baisse de vision importante à toute distance
- Vision « laiteuse » permanente
- Difficulté à reconnaître les visages
- Conduite automobile devenue impossible
- Perte d'autonomie dans les gestes quotidiens
Signes visuels de la cataracte
- Baisse progressive de la vision, surtout de loin
- Voile ou brouillard permanent devant les yeux
- Éblouissement accru et halos lumineux la nuit
- Jaunissement de la perception des couleurs
- Diplopie monoculaire (vision dédoublée d'un oeil)
- Myopisation transitoire nécessitant des changements de lunettes
- Perte de sensibilité au contraste (difficulté à distinguer les nuances)
Quand faut-il opérer ?
L'opération de la cataracte est indiquée lorsque la gêne visuelle retentit sur les activités quotidiennes :
- Difficultés à la conduite automobile (surtout nocturne)
- Gêne à la lecture ou au travail sur écran
- Impact sur l'autonomie et la qualité de vie
- Acuité visuelle inférieure à 5/10 malgré les lunettes
- Indication médicale : fond d'oeil impossible à examiner (surveillance diabète, DMLA)
Il n'est pas nécessaire d'attendre que la cataracte soit « mûre » : l'opération précoce offre une récupération plus rapide et un acte chirurgical plus simple.
Vous souhaitez un avis spécialisé ?
Prendre rendez-vousLe choix de l'implant intraoculaire
L'opération de la cataracte consiste à retirer le cristallin opacifié et à le remplacer par un implant intraoculaire définitif. Cette prothèse restera dans votre œil toute votre vie : son choix est la décision la plus déterminante du bilan préopératoire, et il se fait avant même de planifier l'intervention. Quatre grandes familles existent, chacune adaptée à un mode de vie et à des attentes visuelles spécifiques.
Une décision personnalisée. Le bon implant n'est pas le plus récent ni le plus cher : c'est celui dont les caractéristiques optiques correspondent à votre biométrie, à votre état oculaire et à vos priorités visuelles. Ce choix se construit en consultation, après mesures et échange détaillé.

Implant monofocal
Principe : un seul foyer (généralement réglé pour la vision de loin).
Modèles courants : Alcon Clareon, J&J DCB00, Zeiss CT Lucia, Asphina 509MP, Eye Cee One.
- Excellente qualité optique à une distance
- Pas de halos ni de perte de contraste
- Pris en charge intégralement par la Sécurité sociale
- Limite : lunettes de près obligatoires pour la lecture
Idéal pour : patients privilégiant la qualité optique pure, conducteurs professionnels, patients avec pathologie rétinienne associée.

Implant torique
Principe : corrige l'astigmatisme en plus de la vision de loin.
Modèles courants : Alcon Clareon Toric, J&J DCB00 Toric, Zeiss AT TORBI 719MP.
- Correction de l'astigmatisme cornéen préexistant
- Nécessite un alignément precis sur l'axe (marquage préopératoire)
- Excellente qualité de vision sans lunettes de loin
- Limite : lunettes de près toujours nécessaires
Idéal pour : patients astigmates (à partir de 0,75 dioptrie de cylindre).

Implant EDOF (profondeur de champ étendue)
Principe : étend la zone de netteté de loin à intermédiaire par modification du front d'onde.
Modèles courants : J&J PureSee / PureSee Toric, Alcon Vivity / Vivity Toric.
- Vision nette de loin et a distance intermédiaire (60-80 cm : écran, tableau de bord)
- Très peu de halos et glare (meilleure tolérance que le multifocal)
- Bonne vision de près fonctionnelle mais parfois insuffisante pour les petits caractères
- Limite : appoint possible en lunettes de près pour la lecture prolongée
Idéal pour : patients actifs sur écran, souhaitant peu de phénomènes lumineux.

Implant multifocal (trifocal)
Principe : crée plusieurs foyers (loin, intermédiaire, près) par anneaux diffractifs.
Modèles courants : Alcon PanOptix / PanOptix Toric, J&J Odyssey, Bausch+Lomb enVista Envy, Zeiss AT Lisa tri.
- Indépendance totale aux lunettes à toutes les distances
- Excellente vision de près (lecture, téléphone)
- Limites : halos et glare possibles (surtout les premiers mois, puis neuroadaptation), légère perte de sensibilité au contraste
Idéal pour : patients tres motives par l'indépendance aux lunettes, sans pathologie rétinienne, avec peu d'astigmatisme résiduel.
A quoi ressemblera votre vision ?
Ces simulations photo-réalistes illustrent la qualité visuelle attendue selon le type d'implant choisi, dans des situations courantes du quotidien. Aucune mise en scène : il s'agit de rendus pédagogiques fidèles a l'expérience réelle des patients opérés.




Limites de ces simulations. Le rendu réel depend de nombreux facteurs individuels : qualité de la cornéenne, taille pupillaire, état retinien, attentes neuroadaptatives. Ces images donnent une orientation pédagogique, pas une garantie de resultat. Votre chirurgien vous proposera l'implant le plus adapté après bilan complet.
Quel implant pourrait vous convenir ?
Ce questionnaire vous aide à identifier le type d'implant intraoculaire adapté à vos attentes visuelles. Répondez à 9 questions simples pour obtenir une orientation personnalisée.
À titre indicatif uniquement. Le choix définitif de l'implant sera déterminé lors de votre consultation préopératoire avec votre chirurgien, en tenant compte de votre biométrie, de votre état oculaire et de vos besoins.
Dans quelle mesure est-il important de réduire votre dépendance aux lunettes après la chirurgie de la cataracte ?
Êtes-vous gêné(e) par l'éblouissement ou les halos lumineux en conduisant la nuit ?
Par exemple, les phares des véhicules en face ou les lampadaires.
Laquelle de ces situations représente le mieux la façon dont vous aimeriez voir après la chirurgie ?
Les questions suivantes vous aident à identifier vos priorités visuelles après la chirurgie.
Parmi ces capacités, laquelle est la plus importante pour vous ?
Parmi ces capacités, laquelle est la plus importante pour vous ?
Parmi ces capacités, laquelle est la plus importante pour vous ?
Avez-vous d'autres affections oculaires en dehors de la cataracte ?
Sélectionnez toutes les réponses qui s'appliquent, puis cliquez sur « Suivant ».
Avez-vous déjà subi une chirurgie oculaire au LASIK ?
Avez-vous déjà subi une chirurgie oculaire de type PKR ?
Déroulement de l'intervention
La chirurgie de la cataracte est réalisée en ambulatoire (entrée et sortie le même jour). L'intervention dure environ 10 à 20 minutes par oeil.
Préparation préopératoire
La veille de l'intervention
- Instillation de collyres antibiotiques (selon prescription)
- Douche et shampoing au savon antiseptique
- Ne pas appliquer de maquillage, crème ou parfum sur le visage
- Repas léger le soir, respecter le jeûne de 6h avant l'heure prévue
- Continuer vos traitements habituels sauf indication contraire du chirurgien
- Préparer des vêtements confortables à ouverture devant (pas de pull à col roulé)
Le jour de l'intervention
- Arrivée 1 heure avant l'heure prévue
- Dilatation de la pupille par collyres mydriatiques (30 à 45 min)
- Installation en salle opératoire sous microscope
- Désinfection périorbitaire à la Betadine ophtalmique
- Mise en place du champ opératoire stérile et du blépharostat
- Prévoir un accompagnant pour le retour (conduite interdite)
Les étapes chirurgicales
Anesthésie topique
De simples gouttes anesthésiantes (oxybuprocaïne ou tétracaïne) sont instillées dans l'oeil. L'intervention est indolore. Une sédation intraveineuse légère peut être associée pour votre confort. Aucune injection ni anesthésie générale n'est nécessaire dans la grande majorité des cas. Vous restez éveillé et percevez des lumières pendant l'opération.
Incision cornéenne
Le chirurgien réalise une micro-incision de 2,2 mm à la périphérie de la cornée (incision dite « en cornée claire »). Une incision secondaire de service (1 mm) est créée pour les instruments auxiliaires. Un produit viscoélastique est injecté pour protéger l'endothélium cornéen et maintenir la chambre antérieure.
Capsulorhexis
Le chirurgien ouvre la capsule antérieure du cristallin de manière circulaire et continue (capsulorhexis). Cette ouverture de 5 à 5,5 mm, parfaitement ronde, est cruciale pour le bon centrage futur de l'implant. L'hydrodissection est ensuite réalisée pour séparer le noyau du cortex cristallinien.
Phacoemulsification
Une sonde à ultrasons est introduite pour fragmenter et aspirer le noyau du cristallin opacifié. La technique « divide and conquer » ou « phaco-chop » permet de réduire l'énergie ultrasonore et de protéger les tissus environnants. Le cortex cristallinien résiduel est ensuite aspiré soigneusement. Le sac capsulaire est préservé intact.
Insertion de l'implant intraoculaire
L'implant pliable est chargé dans un injecteur et inséré dans le sac capsulaire à travers la micro-incision. Il se déploie et se centre automatiquement grâce à ses haptiques. Pour les implants toriques, un alignément précis sur l'axe de l'astigmatisme est réalisé à l'aide de repères préalablement marqués.
Fin de l'intervention
Le viscoélastique est aspiré, l'incision est hydratée pour assurer son étanchéité sans suture. Un collyre antibiotique et anti-inflammatoire est instillé. Une coque protectrice transparente est placée sur l'oeil. L'ensemble de l'intervention dure entre 10 et 20 minutes.
Suivi postopératoire jour par jour
Lendemain de l'intervention
Consultation de contrôle obligatoire. Retrait de la coque protectrice, examen à la lampe à fente, mesure de la pression intraoculaire. La vision est déjà améliorée mais encore floue. Début du traitement par collyres : antibiotique (1 semaine) + anti-inflammatoire stéroïdien et AINS (4 semaines). Port de la coque la nuit pendant 1 semaine.
Première semaine
Contrôle à une semaine. La vision s'est nettement améliorée. Vérification de l'absence d'inflammation, du bon positionnement de l'implant et de la pression oculaire. Arrêt du collyre antibiotique. Reprise possible de la plupart des activités quotidiennes (lecture, écran, promenade). Pas de piscine ni de sport intense.
Un mois postopératoire
Consultation de contrôle avec mesure de la réfraction. La vision est stabilisée. Arrêt progressif des collyres anti-inflammatoires. Prescription des lunettes définitives si nécessaire. Reprise de toutes les activités y compris sport et piscine. Si un deuxième oeil doit être opéré, il est généralement programmé 1 à 2 semaines après le premier.
La biométrie : le calcul de l'implant
La biométrie oculaire est l'étape clé du bilan préopératoire. Elle consiste à mesurer avec une extrême précision les dimensions de l'oeil pour calculer la puissance de l'implant intraoculaire qui remplacera le cristallin.
L'IOL Master et la biométrie optique
La mesure est réalisée par interférométrie optique (IOL Master 700, Lenstar) avec une précision de l'ordre du centième de millimetre. L'appareil mesure :
- Longueur axiale de l'oeil (distance cornée-rétine)
- Kératométrie : courbure et puissance de la cornée
- Profondeur de la chambre antérieure
- Épaisseur du cristallin
- Diamètre blanc-a-blanc de la cornée
- Topographie cornéenne pour les implants toriques
Formules de calcul
Les mesures sont intégrées dans des formules mathématiques qui déterminent la puissance optimale de l'implant :
- SRK/T, Hoffer Q, Holladay 1 : formules classiques
- Barrett Universal II : formule de référence actuelle
- Kane, Hill-RBF : formules basées sur l'intelligence artificielle
- PEARL DGS : formule de dernière génération développée par une équipe française, basée sur un réseau de neurones profond entraîné sur plus de 20 000 yeux. Elle se distingue par sa précision supérieure sur les yeux atypiques (longueur axiale extrême, post-chirurgie réfractive, kératocône) et intègre les données de topographie cornéenne (rayon moyen des 4 mm centraux) pour un calcul plus fiable. C'est la formule de référence utilisée à l'IPO Paris.
Calculateur PEARL DGS (iolsolver.com)
L'objectif est d'atteindre la réfraction cible choisie avec le patient : emmétropie (vision nette de loin) ou légère myopie résiduelle selon le cas.
Pourquoi la précision est essentielle
Une erreur de 1 mm sur la longueur axiale entraîne une erreur réfractionnelle d'environ 2,5 dioptries. La biométrie optique moderne permet une précision réfractionnelle postopératoire de l'ordre de +/- 0,5 dioptrie dans plus de 90 % des cas. C'est cette précision qui permet d'envisager une indépendance aux lunettes avec les implants premium.

Nos établissements chirurgicaux
Les chirurgiens de l'IPO Paris opèrent dans trois cliniques de référence à Paris, sélectionnées pour la qualité de leurs infrastructures et de leur personnel soignant :
Clinique Sainte-Geneviève
Paris 14e
Clinique Jouvenet
Paris 16e
Clinique Saint-Jean de Dieu
Paris 7e
Le bloc opératoire
Nous opérons avec le microscope ZEISS ARTEVO 850 équipé d'un OCT peropératoire : le chirurgien visualise les structures oculaires en coupe, en temps réel, pendant l'intervention.
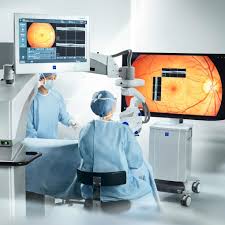
Risques et complications
La chirurgie de la cataracte est l'une des interventions les plus sûres de la médecine moderne. Néanmoins, comme tout acte chirurgical, elle comporte des risques qu'il est important de connaître.
Une intervention sûre et éprouvée
Le taux de réussite dépasse 99 %. Les complications graves sont exceptionnelles. La grande majorité des patients retrouvent une vision satisfaisante dès le lendemain.
Complications rares mais sérieuses
- Endophtalmie (infection intraoculaire) : 0,05 % (1/2000). Urgence absolue nécessitant une injection intravitréenne d'antibiotiques en urgence. Prévenue par les collyres antibiotiques et l'antisepsie peropératoire.
- Décollement de rétine : 0,5 à 1 % dans l'année suivant l'intervention. Risque accru chez le myope fort. Symptômes d'alerte : éclairs lumineux, « pluie de suie », voile sombre.
- Oedème maculaire cystoïde (syndrome d'Irvine-Gass) : 1 à 2 %. Baisse de vision secondaire à 4-6 semaines. Traitement par collyres AINS et corticoïdes, rarement injection intravitréenne.
- Décompensation cornéenne : oedème cornéen persistant par atteinte de l'endothélium. Exceptionnel avec les techniques modernes.
Complication fréquente et bénigne
- Opacification capsulaire postérieure (« cataracte secondaire ») : 10 à 30 % dans les 2 à 5 ans. La capsule postérieure du cristallin, laissée en place lors de la chirurgie, s'opacifié progressivement par prolifération cellulaire.
Traitement : laser YAG
L'opacification capsulaire est traitée simplement par capsulotomie au laser YAG :
- Geste réalisé en consultation, sans anesthésie
- Durée : 2 à 3 minutes, totalement indolore
- Le laser crée une ouverture dans la capsule opacifiée
- Récupération visuelle immédiate
- Geste définitif : pas de récidive possible
Signes d'alerte postopératoires
Consultez en urgence en cas de : douleur intense, baisse brutale de vision, rougeur importante, éclairs lumineux ou voile noir. Ces signes, bien que rares, nécessitent un examen immédiat.
Questions fréquentes
Est-ce douloureux ?
Non. L'intervention est réalisée sous anesthésie topique (gouttes). Vous ne ressentez aucune douleur pendant l'opération, seulement un contact et des lumières. Après l'intervention, une légère gêne ou sensation de grain de sable est possible pendant 24 à 48 heures, facilement soulagée par des larmes artificielles.
Combien de temps dure l'opération ?
L'intervention elle-même dure entre 10 et 20 minutes par oeil. Comptez environ 2 heures de présence à la clinique au total (préparation, dilatation, intervention et surveillance postopératoire).
Quand peut-on conduire ?
La conduite est interdite le jour de l'intervention. Elle est généralement possible dès le surlendemain (J2) si la vision est suffisante (au moins 5/10). La conduite nocturne peut être gênée les premières semaines en raison de halos transitoires. Attendez le feu vert de votre chirurgien.
L'implant dure-t-il toute la vie ?
Oui. L'implant intraoculaire est fabriqué en matériau acrylique biocompatible conçu pour durer toute la vie. Il ne s'use pas, ne se dégrade pas et ne nécessite aucun entretien. Aucun remplacement n'est nécessaire.
Peut-on opérer les deux yeux le même jour ?
La chirurgie bilatérale simultanée est de plus en plus pratiquée dans certains pays. En France, la pratique habituelle reste d'opérer les deux yeux a 1 à 2 semaines d'intervalle afin de vérifier le résultat du premier oeil et de minimiser le risque infectieux bilateral.
Aurai-je encore besoin de lunettes ?
Cela dépend de l'implant choisi. Avec un implant monofocal, des lunettes de près seront nécessaires. Avec un implant trifocal, plus de 90 % des patients se passent totalement de lunettes. Avec un EDOF, un appoint de près peut être utile pour la lecture prolongée.
La cataracte peut-elle revenir ?
Non. Une fois le cristallin retiré et remplace par un implant, la cataracte ne peut pas récidiver. En revanche, la capsule postérieure peut s'opacifier (« cataracte secondaire ») dans 10 à 30 % des cas, mais se traite facilement en 2 minutes par laser YAG en consultation.
Quel est le prix de l'opération ?
La chirurgie de la cataracte avec implant monofocal est intégralement prise en chargé par la Sécurité sociale et la mutuelle. Les implants premium (trifocaux, EDOF, toriques) impliquent un supplément non remboursé variable selon le type d'implant (généralement 300 à 800 euros par oeil). Un devis détaillé est remis lors de la consultation préopératoire.
Prendre rendez-vous
Consultez nos chirurgiens spécialisés dans la chirurgie de la cataracte pour un bilan complet incluant biométrie et fond d'oeil, et découvrez l'implant le plus adapté à vos besoins visuels.
Prendre rendez-vous sur Doctolib