Quand les collyres et le laser SLT ne suffisent plus à contrôler la pression intraoculaire, ou en cas de progression du champ visuel malgré le traitement médical, la chirurgie du glaucome devient nécessaire. Son objectif est toujours le même : abaisser la pression intraoculaire pour stopper la destruction progressive du nerf optique.
L'arsenal chirurgical moderne offre aujourd'hui un large éventail de techniques, des plus mini-invasives (MIGS, iStent, ELIOS) aux chirurgies filtrantes plus conventionnelles. À l'IPO Paris, nos chirurgiens privilégient une approche graduée et personnalisée, en choisissant la technique la plus adaptée au stade du glaucome, à sa forme anatomique et au mode de vie du patient.
Quand opérer un glaucome ?
La décision chirurgicale n'est jamais prise à la légère. Elle est envisagée dans plusieurs situations :
- Pression intraoculaire non contrôlée malgré un traitement maximal par collyres et/ou laser SLT
- Progression de l'atteinte du champ visuel malgré une PIO en apparence stabilisée
- Intolérance aux collyres (allergie, irritation chronique de la surface oculaire)
- Mauvaise observance du traitement collyre, fréquente chez les personnes âgées ou les patients très actifs
- Glaucome avancé découvert tardivement, nécessitant un abaissement rapide et important de la PIO
- Chirurgie combinée à la cataracte chez un patient glaucomateux (MIGS + phacoémulsification)
Sclérectomie profonde non perforante (SPNP)
Technique chirurgicale privilégiée à l'IPO Paris pour la prise en charge du glaucome à angle ouvert. Aussi efficace que la trabéculectomie classique, elle offre un profil de sécurité significativement supérieur.
Le principe de la SPNP
Dans le glaucome, le drainage naturel de l'humeur aqueuse (le liquide transparent qui remplit l'avant de l'oeil) est bloqué au niveau du trabéculum. Ce blocage entraîne une augmentation de la pression intraoculaire qui, avec le temps, détruit les fibres du nerf optique.
La SPNP crée une nouvelle voie d'évacuation pour cette humeur aqueuse, sans ouvrir complètement la paroi de l'oeil. Le chirurgien dissèque un volet scléral profond pour exposer une fine membrane semi-perméable (la membrane trabéculo-descemétique), qui laisse filtrer le liquide en excès de manière progressive et contrôlée vers l'espace situé sous la conjonctive (la fine membrane qui recouvre le blanc de l'oeil), formant ainsi une bulle de filtration.
Animation 3D de la SPNP
Les 5 étapes de la SPNP en images
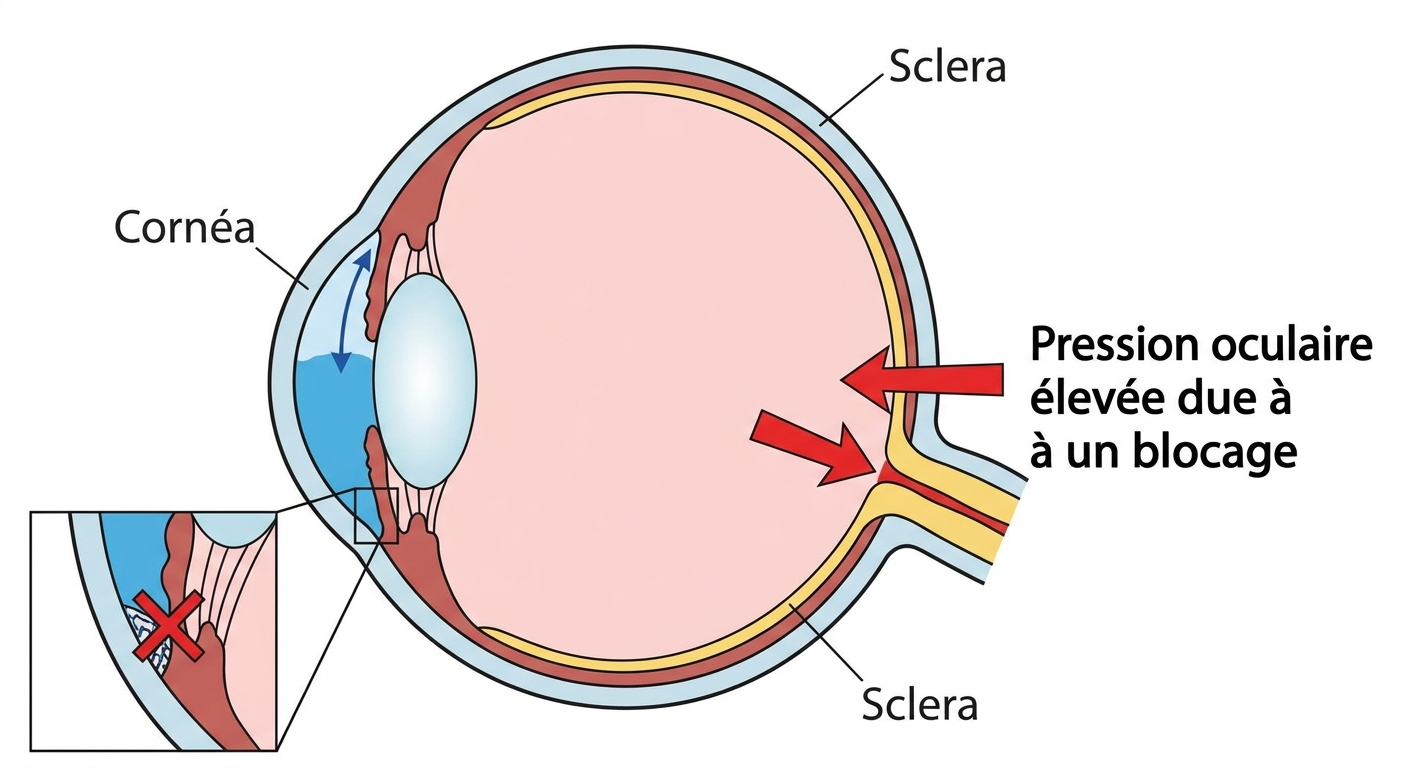
Situation initiale
La pression intraoculaire est élevée car l'humeur aqueuse ne s'évacue plus correctement. Le blocage se situe au niveau du trabéculum.
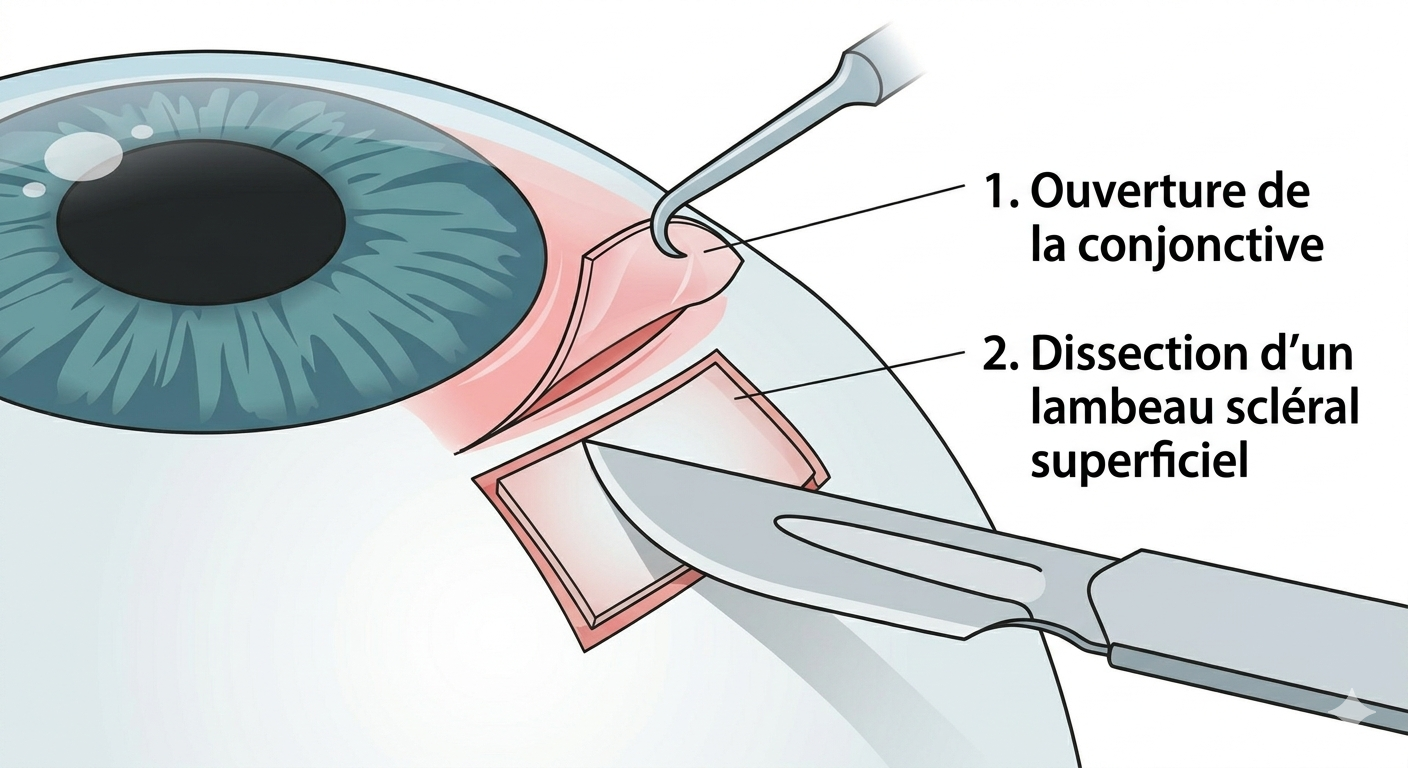
Ouverture conjonctivale et lambeau superficiel
Le chirurgien soulève délicatement la conjonctive puis dissèque un premier lambeau scléral superficiel pour accéder aux structures profondes.
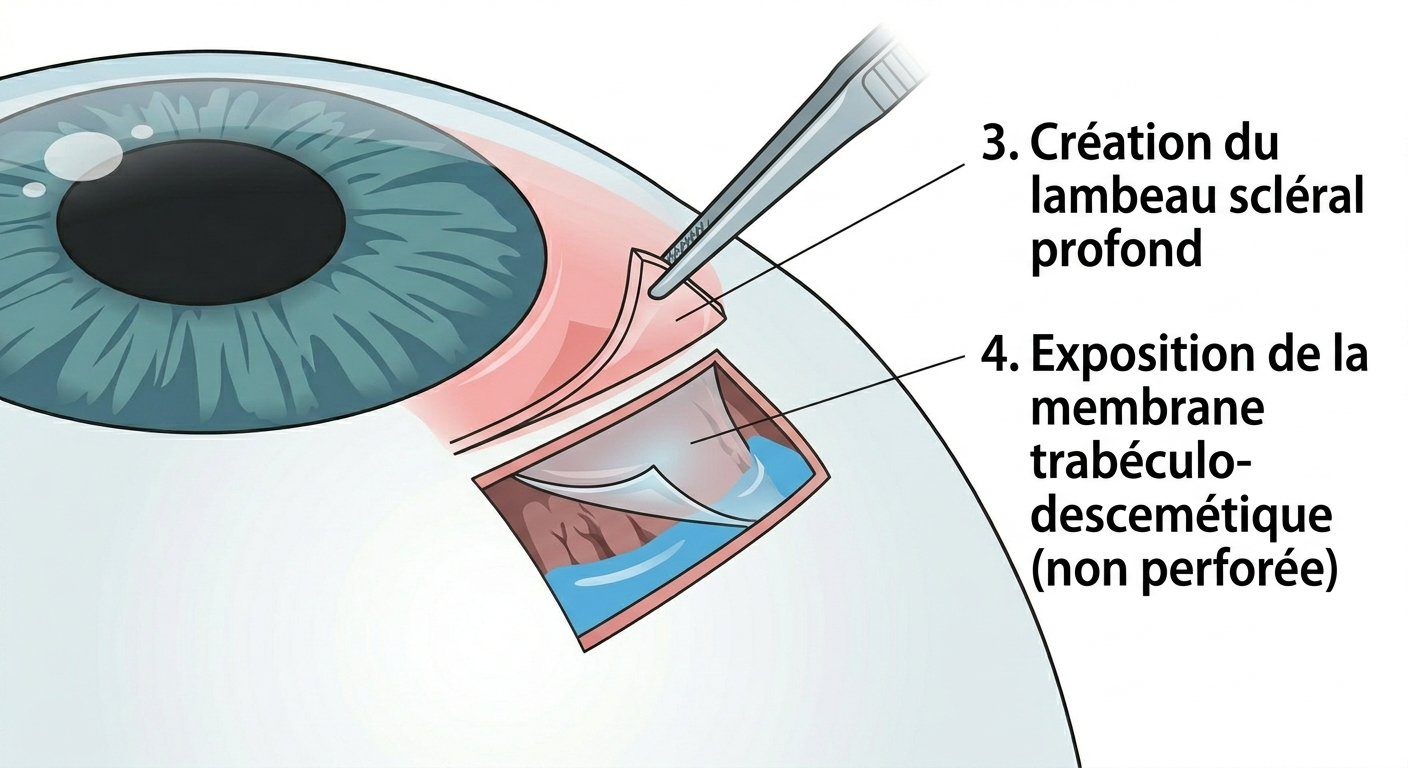
Création du lambeau scléral profond
Un second lambeau, plus profond, est réséqué. Cela expose la fine membrane trabéculo-descemétique, qui restera intacte (non perforée).
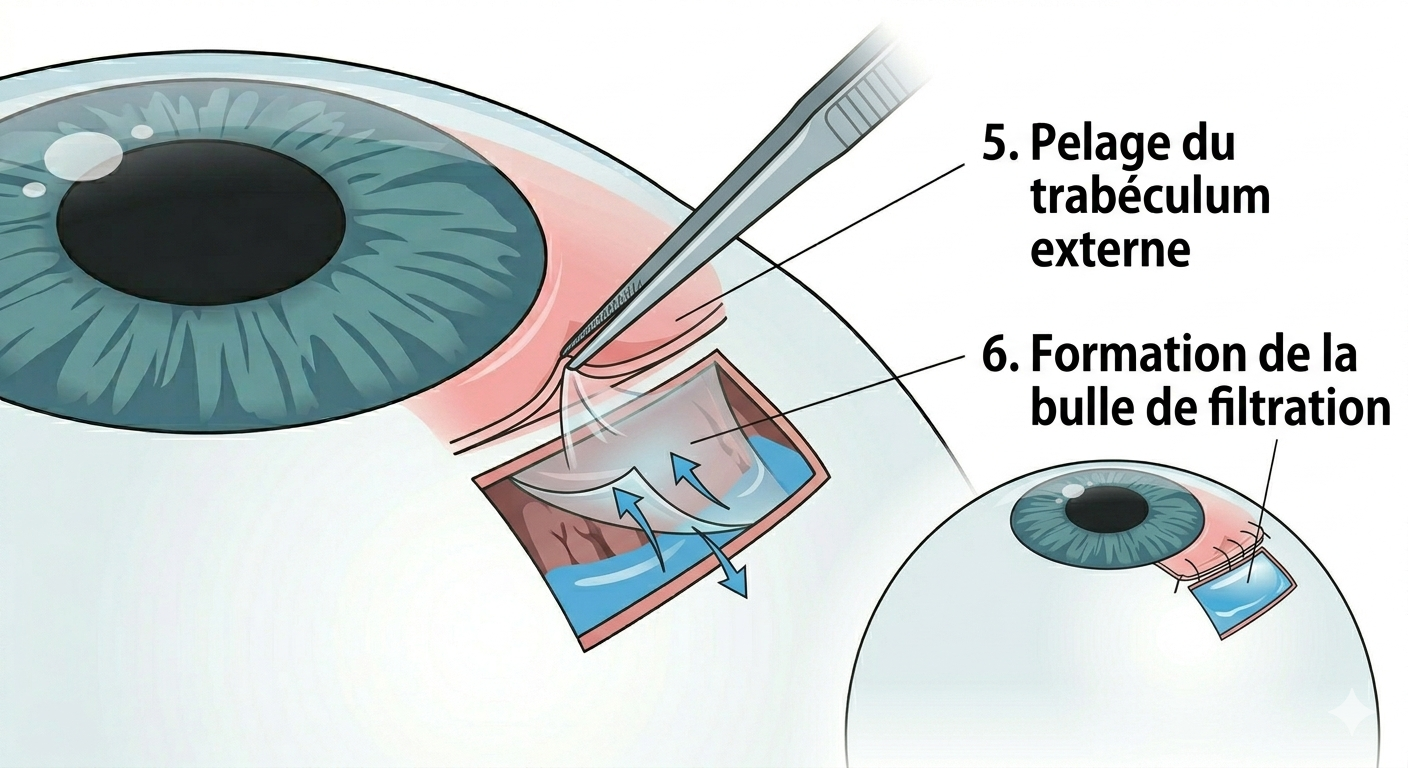
Pelage du trabéculum externe
Le trabéculum externe est délicatement pelé pour favoriser la filtration du liquide à travers la membrane restante.
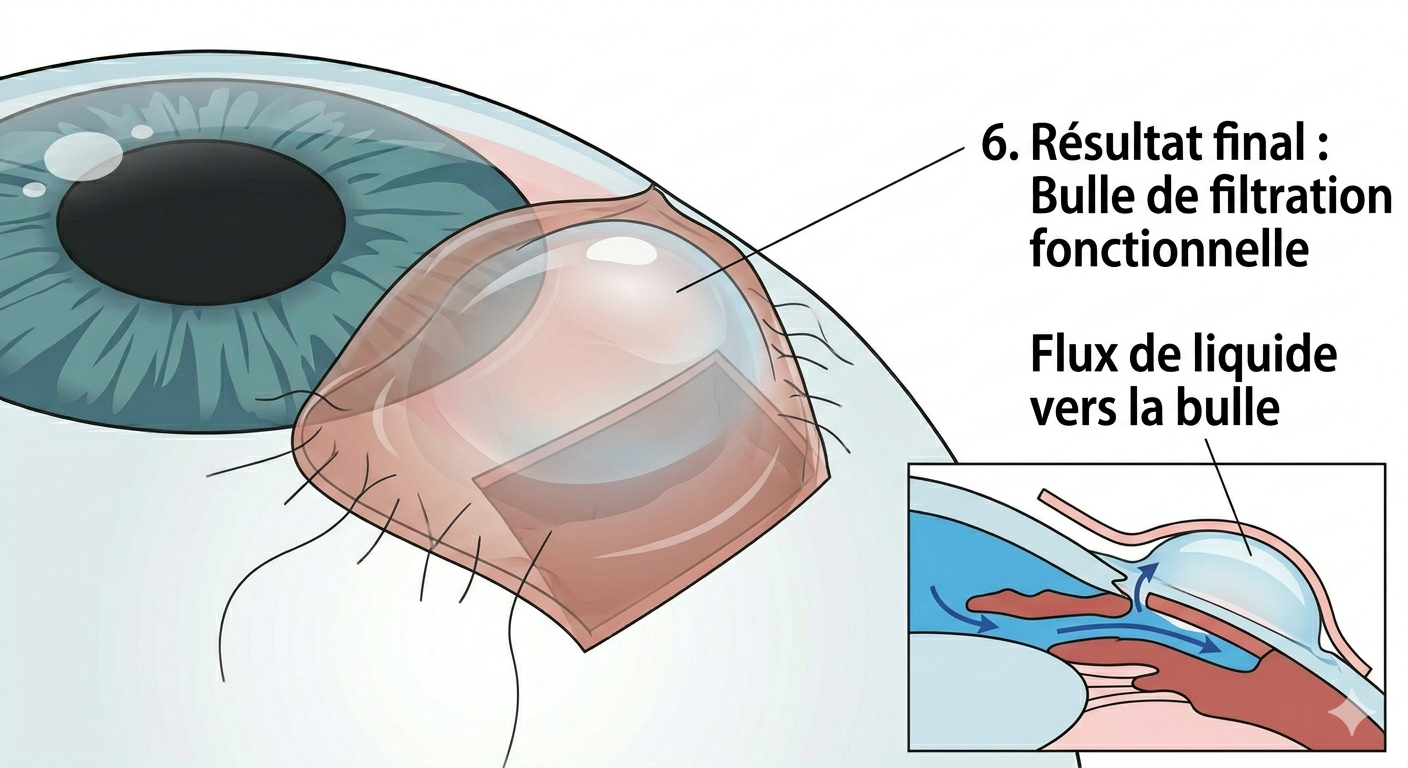
Bulle de filtration fonctionnelle
L'humeur aqueuse s'écoule progressivement à travers la membrane vers l'espace sous-conjonctival, formant une bulle de filtration qui abaisse la pression intraoculaire de manière durable.
Avantages par rapport à la trabéculectomie classique
Sécurité renforcée
- Risque d'hypotonie postopératoire très réduit — pas de chute brutale de la pression grâce à la filtration contrôlée
- Pas de mise à plat de la chambre antérieure, complication classique de la trabéculectomie
- Risque infectieux (endophtalmie) significativement diminué car la paroi oculaire n'est pas ouverte de pleine épaisseur
Confort et récupération
- Récupération visuelle plus rapide et suites opératoires plus simples
- Efficacité comparable à la trabéculectomie sur le contrôle de la pression à long terme
- Possibilité de goniopuncture au laser Nd:YAG en consultation pour relancer la filtration sans nouvelle chirurgie
Déroulement de l'intervention
L'intervention dure environ 25 minutes, sous anesthésie locale (collyre + injection péribulbaire) en ambulatoire. Une application peropératoire de mitomycine C (un antimétabolite) est systématiquement réalisée pour limiter la fibrose cicatricielle et améliorer le succès à long terme. Le patient ressort le jour même avec une coque de protection.
Suites opératoires
Les suites sont généralement simples : léger inconfort les premiers jours, vision parfois floue pendant 1 à 2 semaines. Un traitement par collyres anti-inflammatoires (corticoides + AINS) est prescrit pendant 3 mois en décroissance progressive. Un suivi rapproché est essentiel les premières semaines pour surveiller la cicatrisation et adapter si besoin (massages oculaires, suturolysis au laser, needling).
Glaucome non contrôlé ? Discutons de la meilleure option chirurgicale.
Prendre rendez-vousMIGS — Chirurgie micro-invasive du glaucome
Les MIGS (Micro-Invasive Glaucoma Surgery) sont une catégorie de procédures chirurgicales à faible risque et récupération rapide. Elles comblent le fossé entre les traitements médicaux (collyres, laser) et la chirurgie filtrante traditionnelle. Indiquées pour les glaucomes légers à modérés, elles sont idéalement combinées à la chirurgie de la cataracte dans le même temps opératoire.
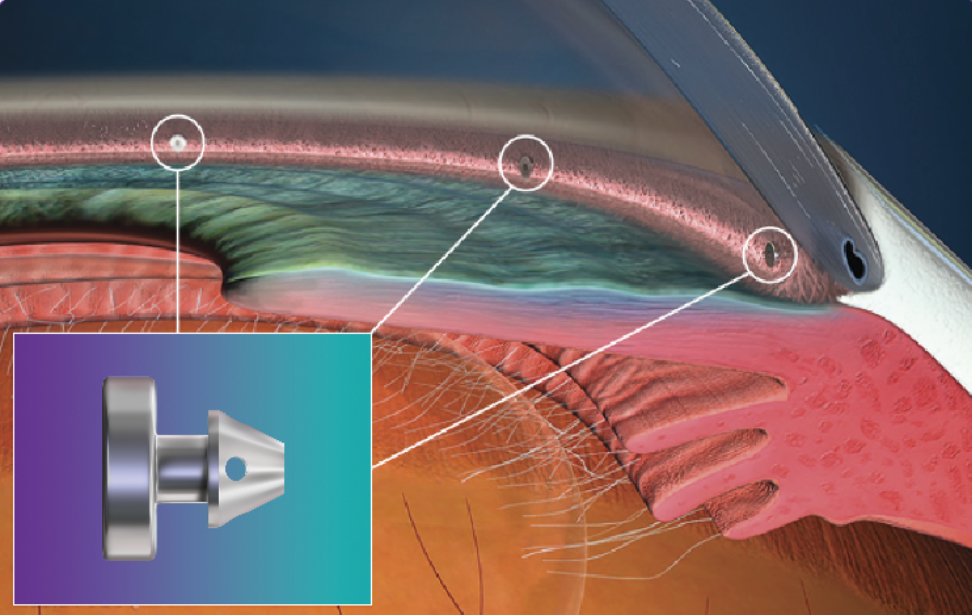
iStent & iStent inject W — Le plus petit implant médical au monde
L'iStent (et sa version de dernière génération, l'iStent inject W) est le plus petit implant médical jamais conçu. Ce micro-stent en titane recouvert d'héparine, mesurant seulement 1 mm de long (0,36 mm pour l'iStent inject W), est placé depuis l'intérieur de l'oeil à travers le trabéculum, créant un pont direct entre la chambre antérieure et le canal de Schlemm.
Il est le plus souvent posé au cours d'une chirurgie combinée avec l'extraction de la cataracte, sans incision supplémentaire. L'iStent inject W permet l'implantation de 2 micro-stents pré-chargés dans un seul injecteur, améliorant le drainage sur 2 sites du trabéculum.
Résultats : réduction de la pression intraoculaire d'environ 20 % et diminution voire arrêt des collyres nécessaires. L'iStent est approuvé par la FDA et bénéficie d'un profil de sécurité bien établi avec plus de 10 ans de recul clinique.
Cataracte + glaucome : l'opportunité à ne pas manquer
L'implantation d'un micro-stent couplée à la chirurgie de la cataracte permet une diminution voire un arrêt complet des collyres hypotonisants. Cette combinaison devrait être systématiquement proposée à tout patient glaucomateux nécessitant une chirurgie de la cataracte, car elle traite les deux pathologies en un seul temps opératoire.
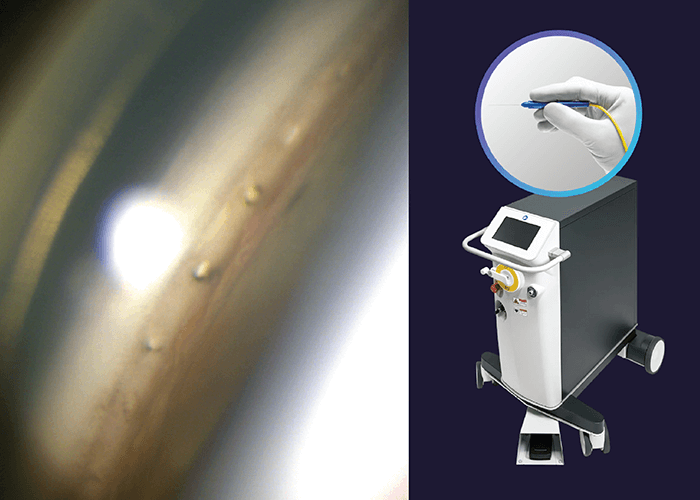
Laser ELIOS — Trabéculotomie au laser excimer
Le système ELIOS (Bausch + Lomb) est une procédure MIGS sans implant utilisant un laser excimer XeCl à 308 nm, délivré via une sonde à fibre optique depuis l'intérieur de l'oeil. Il crée 10 microouvertures de 200 µm dans le trabéculum pour rétablir le drainage physiologique de l'humeur aqueuse vers le canal de Schlemm, sans laisser aucun implant dans l'oeil et sans créer de bulle de filtration.
Données cliniques : ELIOS bénéficie d'un recul de 8 ans en Europe (12 études, plus de 850 yeux traités). L'essai pivotal américain (318 patients, 24 mois) a montré que 76 % des patients ont obtenu une réduction de la PIO supplmentaire ou égale à 20 % sans collyres, avec une baisse moyenne de 7,4 mmHg. Le dispositif est marqué CE en Europe (approbation FDA prévue en 2026). À l'IPO, ELIOS est disponible à la Clinique Sainte-Geneviève.
Autres dispositifs MIGS
- Hydrus Microstent — scaffold en nitinol de 8 mm implanté dans le canal de Schlemm, dilatant 3 heures d'horloge du canal. Réduction de la PIO de 25 à 30 %
- XEN Gel Stent — tube en gélatine réticulée de 6 mm créant une dérivation vers l'espace sous-conjonctival. Lumière de 45 µm calibrée pour éviter l'hypotonie. Réduction de la PIO de 30 à 40 %
- iTrack (canaloplastie ab interno) — microcathéter illuminé qui dilate le canal de Schlemm sur 360° sans implant permanent
- Kahook Dual Blade (goniotomie) — lame dédiée qui excise une bande de trabéculum, créant une ouverture directe vers le canal de Schlemm
- Preserflo MicroShunt — tube en SIBS de 8,5 mm avec mitomycine C, résultats proches de la trabéculectomie
Trabéculectomie et implants de drainage
Trabéculectomie
La trabéculectomie est la technique chirurgicale de référence pour le glaucome à angle fermé et reste une intervention de choix dans le glaucome avancé résistant aux autres traitements. Le chirurgien crée un volet scléral lamellaire, retire un bloc trabéculaire et réalise une iridectomie périphérique. L'humeur aqueuse est drainée vers l'espace sous-conjonctival, formant une bulle de filtration. Comme pour la SPNP, une application peropératoire de mitomycine C est systématiquement réalisée pour limiter la fibrose.
Implants de drainage
En cas d'échec ou chez les patients à haut risque de fibrose (glaucome néovasculaire, réintervention), des implants de drainage sont utilisés : valve d'Ahmed (à débit régulé) ou tube de Baerveldt (non valvé, réduction de pression plus importante). Réduction de la PIO de 40 à 60 %. Suivi rapproché les premières semaines pour ajuster la cicatrisation.
Quelle technique pour quel glaucome ?
Le choix dépend du type de glaucome, de son stade, de la pression cible à atteindre, du nombre de collyres pris, de la présence d'une cataracte associée et du profil du patient. Voici les indications classiques :
Glaucome léger à modéré
- Laser SLT en première intention (avant ou après collyres)
- iStent ou ELIOS si une chirurgie de la cataracte est associée
- Autres MIGS (Hydrus, Kahook) selon les indications
Glaucome modéré à avancé
- SPNP en première intention chirurgicale (technique privilégiée)
- XEN Gel Stent ou Preserflo MicroShunt en alternative
- Trabéculectomie si indication spécifique (glaucome à angle fermé, PIO cible très basse)
- Implants de drainage (Ahmed, Baerveldt) en cas d'échec ou de glaucome réfractaire
Questions fréquentes
Quand faut-il opérer un glaucome ?
La chirurgie est envisagée quand les collyres et le laser SLT ne suffisent plus à contrôler la pression intraoculaire, ou en cas de progression du champ visuel malgré le traitement. Elle peut aussi être proposée plus tôt en cas d'intolérance aux collyres ou de mauvaise observance. Une chirurgie combinée (MIGS + cataracte) est systématiquement discutée chez les patients glaucomateux opérés de la cataracte.
Qu'est-ce que la SPNP exactement ?
La sclérectomie profonde non perforante est une chirurgie filtrante qui n'ouvre pas complètement la paroi de l'oeil. Elle conserve une fine membrane (la membrane trabéculo-descemétique) qui assure une filtration progressive et contrôlée de l'humeur aqueuse. C'est cette absence de perforation pleine épaisseur qui lui confère un meilleur profil de sécurité que la trabéculectomie, tout en offrant une efficacité comparable.
Combien de temps dure l'intervention ?
La SPNP dure environ 25 minutes, sous anesthésie locale en ambulatoire. La pose d'un iStent associée à une chirurgie de la cataracte rallonge la cataracte d'environ 5 minutes seulement. La trabéculectomie dure environ 45 minutes à 1 heure.
Quelle est la récupération après une SPNP ?
La vision est souvent floue pendant 1 à 2 semaines et se stabilise progressivement sur 4 à 6 semaines. Un traitement par collyres anti-inflammatoires (corticoides + AINS) est prescrit pendant 3 mois en décroissance progressive. Un suivi rapproché est nécessaire les premières semaines pour surveiller la cicatrisation et adapter (massages oculaires, suturolysis au laser, needling si besoin).
La chirurgie restaure-t-elle la vision perdue ?
Non. La chirurgie permet de stopper la progression de la maladie en abaissant la pression intraoculaire, mais les fibres nerveuses déjà détruites ne se régénèrent pas. C'est pourquoi un dépistage et une prise en charge précoces sont essentiels pour préserver le maximum de vision avant qu'elle ne soit altérée.
Devrai-je continuer mes collyres après la chirurgie ?
Cela dépend de la technique et du résultat obtenu. Après une SPNP réussie, beaucoup de patients peuvent arrêter complètement les collyres. Après un iStent + cataracte, on observe une diminution voire un arrêt des collyres dans la majorité des cas. Si la pression remonte au fil du temps, des collyres peuvent être repris ou une intervention complémentaire envisagée.
Y a-t-il des risques ?
Comme toute chirurgie, la chirurgie du glaucome comporte des risques : hypotonie transitoire, hémorragie, infection (rare), échec de la filtration nécessitant une reprise. Le choix de la SPNP et des MIGS permet de réduire significativement ces risques par rapport aux techniques classiques. Votre chirurgien vous expliquera en consultation les bénéfices et risques de chaque option en fonction de votre cas.
Discutons de votre prise en charge chirurgicale
Nos chirurgiens vous proposent un bilan complet et vous orientent vers la technique chirurgicale la plus adaptée à votre type de glaucome.
Prendre rendez-vous sur Doctolib