Anatomie de la rétine
La rétine est un tissu neurosensoriel d'environ 0,5 mm d'épaisseur qui tapisse la paroi interne du globe oculaire. Véritable prolongement du cerveau, elle capte les photons lumineux et les convertit en influx nerveux acheminés vers le cortex visuel par le nerf optique. On distingue trois grandes régions fonctionnelles :
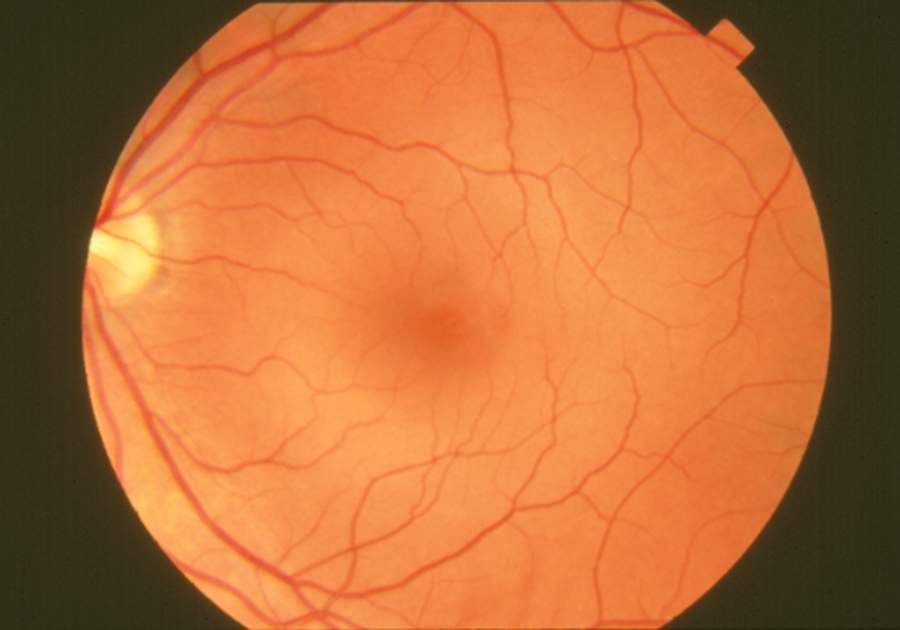
- La macula (diamètre ~5,5 mm) : zone centrale responsable de la vision des détails, de la lecture et de la reconnaissance des visages. En son centre se trouve la fovéa (1,5 mm), dépression avasculaire constituée quasi exclusivement de cônes, offrant l'acuité visuelle maximale.
- La rétine moyenne : zone de transition assurant la vision intermédiaire, contenant un mélange de cônes et de bâtonnets.
- La rétine périphérique : riche en bâtonnets, elle est essentielle à la vision nocturne (scotopique), à la détection des mouvements et au champ visuel latéral. C'est aussi la zone la plus vulnérable aux déchirures et aux dégénérescences palissadiques.
Les photorécepteurs constituent l'élément clé de la transduction visuelle. Les cônes (environ 6 millions) fonctionnent en lumière diurne et assurent la vision des couleurs grâce à trois types de pigments (rouge, vert, bleu). Les bâtonnets (environ 120 millions) sont 100 fois plus sensibles à la lumière mais ne perçoivent pas les couleurs ; ils dominent la vision crépusculaire et périphérique.

Principales pathologies rétiniennes
Décollement de rétine rhegmatogène
Forme la plus fréquente. Une déchirure rétinienne permet au liquide vitréen de s'infiltrer sous la rétine, la décollant progressivement de l'épithélium pigmentaire. C'est une urgence chirurgicale absolue.
- Facteurs de risque : myopie forte (> -6 D), antécédent de chirurgie de cataracte, traumatisme oculaire, dégénérescences palissadiques, âge > 50 ans
- Le décollement postérieur du vitré (DPV) est le mécanisme déclenchant principal
- Pronostic : meilleur si la macula n'est pas encore décollée (« macula on »)
- Traitement : vitrectomie + laser endoculaire + tamponnement par gaz ou huile de silicone
Décollement de rétine tractionnel
Des membranes fibrovasculaires exercent une traction mécanique sur la rétine, la soulevant sans déchirure. Principalement observé dans la rétinopathie diabétique proliférante avancée.
- Prolifération de néovaisseaux et de tissu fibreux à la surface rétinienne
- Évolution lente mais risque de conversion en forme rhegmatogène (mixte)
- Traitement : vitrectomie + dissection des membranes + endolaser panrétinien
Décollement de rétine exsudatif
Accumulation de liquide sous-rétinien sans déchirure ni traction, liée à une pathologie inflammatoire, tumorale ou vasculaire de la choroïde.
- Causes : maladie de Vogt-Koyanagi-Harada, sclérite postérieure, tumeur choroïdienne, toxémie gravidique
- Traitement : étiologique (corticoïdes, traitement de la cause sous-jacente), rarement chirurgical
Hémorragie du vitré
Saignement dans la cavité vitréenne entraînant une baisse de vision brutale. Nécessite un bilan étiologique rapide.
- Causes : rétinopathie diabétique proliférante (cause n°1), déchirure rétinienne avec rupture vasculaire, occlusion veineuse rétinienne, DMLA néovasculaire, traumatisme
- Si pas de résorption spontanée en 1-3 mois : vitrectomie diagnostique et thérapeutique
- Urgence si suspicion de déchirure/décollement associé
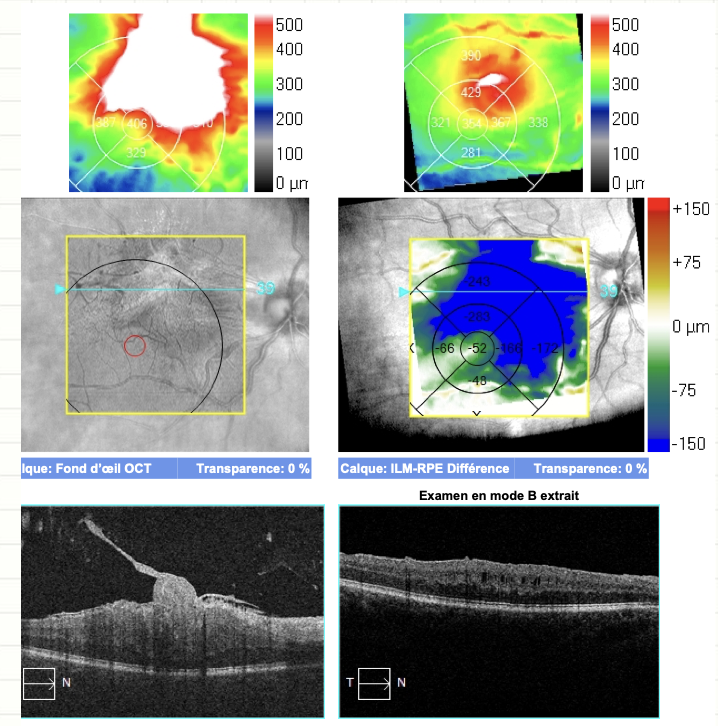
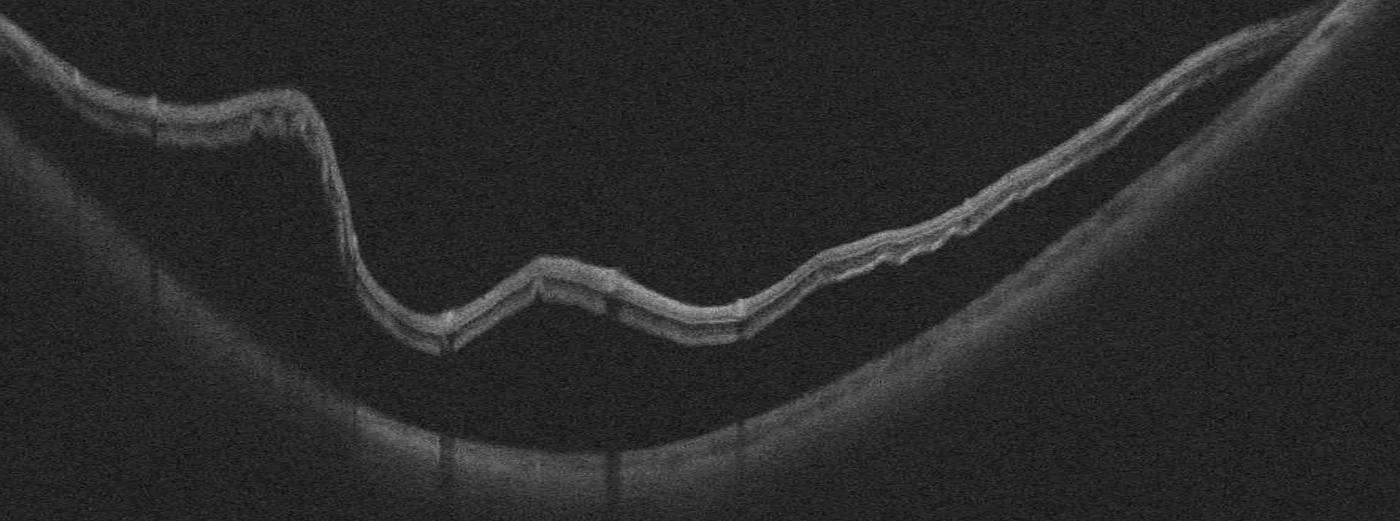
Trou maculaire
Ouverture au centre de la fovéa provoquant une tache noire centrale et des métamorphopsies. Classé en 4 stades selon la classification de Gass :
- Stade 1 : menace de trou — traction vitréo-maculaire focale, kyste intrarétinien. Pas de trou de pleine épaisseur. Surveillance.
- Stade 2 : petit trou de pleine épaisseur (< 400 microns), opercule partiellement attaché. Indication chirurgicale.
- Stade 3 : trou de pleine épaisseur (> 400 microns), décollement complet du vitré périfovéolaire. Chirurgie recommandée.
- Stade 4 : trou de pleine épaisseur avec décollement postérieur du vitré complet. Taux de fermeture chirurgicale > 90 %.
- Traitement : vitrectomie + pelage de la MLI + tamponnement par gaz (SF6 ou C3F8). Pour les grands trous maculaires (> 400 microns), une technique d'inversion de la membrane limitante interne (inverted ILM flap) est réalisée pour favoriser la fermeture.
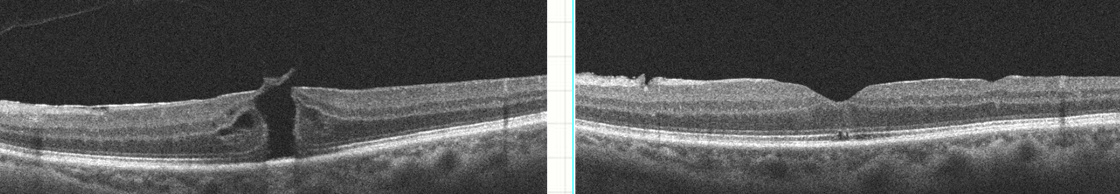
Membrane épirétinienne (MER)
Prolifération d'une fine membrane cellulaire à la surface de la rétine maculaire. On distingue les MER idiopathiques (les plus fréquentes) et secondaires (post-chirurgie, inflammation, déchirure).
- Stade 0 (cellophane maculopathy) : membrane translucide, reflet maculaire modifié, pas de symptôme
- Stade 1 : membrane plus épaisse, plissements rétiniens visibles, métamorphopsies légères
- Stade 2 (macular pucker) : plissement marqué, distorsion vasculaire, baisse d'acuité visuelle, métamorphopsies invalidantes
- Indication opératoire : baisse d'acuité < 5/10 et/ou métamorphopsies gênantes
- Traitement : vitrectomie + pelage de la MER +/- pelage de la MLI
Complications de la myopie forte
L'œil myope fort (> -6 D, longueur axiale > 26 mm) présente une rétine étirée et amincie, exposée à de multiples complications :
- Dégénérescences palissadiques et déchirures périphériques
- Fovéoschisis myopique (clivage des couches rétiniennes)
- Néovascularisation choroïdienne myopique
- Trou maculaire et décollement de rétine du myope fort
- Surveillance par OCT et fond d'œil régulier indispensable
- Traitement : laser préventif, injections anti-VEGF, vitrectomie selon l'indication
Rétinopathie diabétique
Complication microvasculaire du diabète atteignant la rétine. Première cause de cécité avant 65 ans dans les pays industrialisés.
- Non proliférante : microanévrysmes, hémorragies, exsudats, oedème maculaire
- Proliférante : néovascularisation prérétinienne et/ou prépapillaire, risque d'hémorragie du vitré et de décollement tractionnel
- Traitement : équilibre glycémique, laser panrétinien, injections anti-VEGF, vitrectomie en cas de complications
Vous souhaitez un avis spécialisé ?
Prendre rendez-vous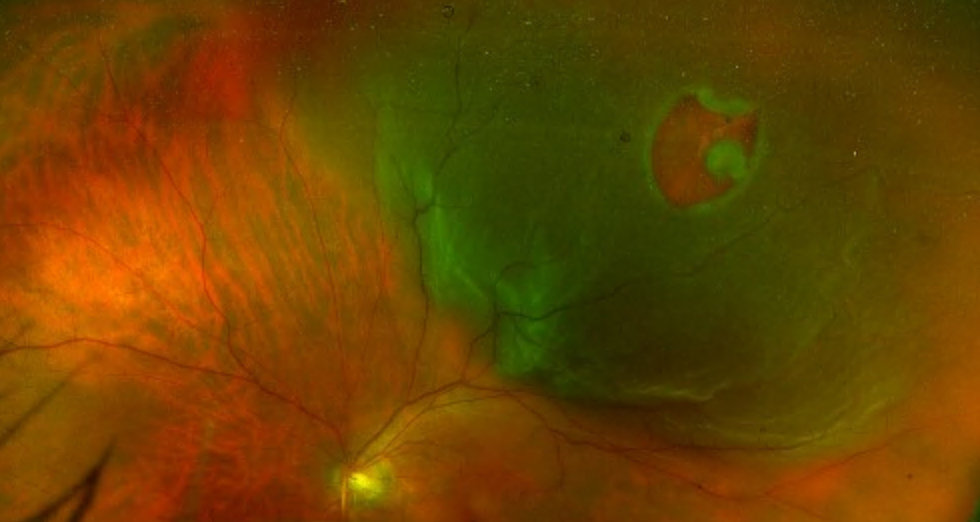
La vitrectomie : technique chirurgicale de référence
La vitrectomie par voie pars plana (VPP) est l'intervention chirurgicale centrale de la chirurgie rétinienne. Elle consiste à retirer le vitré — gel transparent remplissant 80 % du volume oculaire — pour accéder directement à la rétine et traiter la pathologie en cause. Les progrès de la microchirurgie ont rendu cette intervention plus sûre et moins invasive grâce à la miniaturisation des instruments.
Choix de la gauge (calibre des instruments)
23 Gauge (0,64 mm)
Premier calibre de vitrectomie transconjonctivale (sans suture). Encore utilisé pour les cas complexes nécessitant des instruments rigides (décollements avec PVR, traumatismes). Offre un bon débit d'aspiration.
25 Gauge (0,51 mm)
Calibre le plus couramment utilisé aujourd'hui. Excellent compromis entre rigidité instrumentale et caractère mini-invasif. Adapté à la majorité des indications : membranes épirétiniennes, trous maculaires, décollements de rétine standards.
27 Gauge (0,40 mm)
Calibre le plus fin disponible. Incisions quasi invisibles, inflammation post-opératoire minimale, récupération accélérée. Idéal pour les pelages de membranes et les pathologies maculaires pures. Limité pour les cas très complexes.
Anesthésie et mise en place des trocarts
L'intervention se déroule au bloc opératoire, sous anesthésie locale (injection péribulbaire ou sous-ténonienne) dans la majorité des cas, ou sous anesthésie générale si nécessaire. Trois micro-incisions sont réalisées à 3,5-4 mm du limbe, à travers la pars plana. Des trocarts (canaux de travail) sont insérés à ces emplacements pour permettre le passage des instruments sans traumatisme répété de la paroi oculaire.
Vitrectomie centrale et périphérique
Le vitréotome (guillotine aspirante fonctionnant à 15 000-20 000 coupes/minute) retire le gel vitréen de façon contrôlée. La fibre lumineuse endoculaire (chandelier ou fibre tenue par le chirurgien) éclaire la cavité, tandis qu'une canule d'infusion maintient la pression intraoculaire stable par perfusion de BSS (solution saline équilibrée). Le chirurgien visualise l'intérieur de l'œil grâce à un microscope opératoire et un système grand angle (non-contact ou contact).
Geste rétinien spécifique
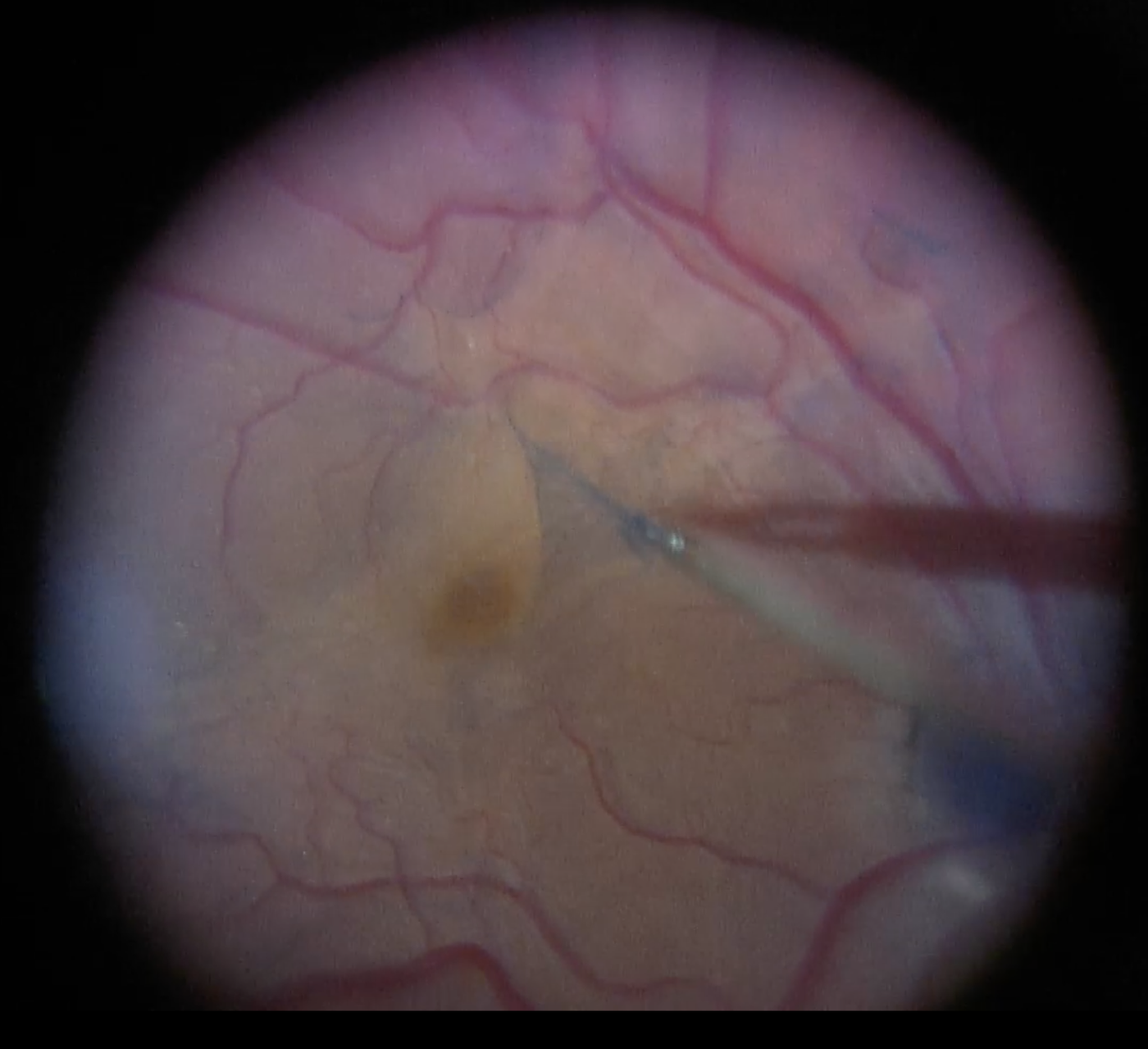
Selon la pathologie : pelage de membrane épirétinienne à la micro-pince après coloration au bleu de membrane, pelage de la MLI (membrane limitante interne) pour trou maculaire après coloration au Brilliant Blue G, laser endoculaire (532 nm) pour barrage autour des déchirures, endodiathermie des vaisseaux saignants, cryothérapie externe, drainage du liquide sous-rétinien par rétinotomie ou aspiration active en cas de décollement.
Tamponnement intraoculaire
Un agent de tamponnement est injecté dans la cavité vitréenne pour maintenir la rétine appliquée pendant la cicatrisation. Le choix dépend de la pathologie (voir section détaillée ci-dessous). Les trocarts sont retirés et les sclérotomies se referment spontanément (sutureless) dans la grande majorité des cas.
Tamponnement intraoculaire : choix et indications
Après la vitrectomie, un agent de tamponnement est injecté pour maintenir la rétine en place pendant la cicatrisation. Le choix dépend de la sévérité et de la localisation de la pathologie.
Air
Tamponnement le plus léger. Se résorbe en 3-5 jours. Utilisé pour les trous maculaires de petite taille ou les pelages de membrane simples. Positionnement face vers le sol moins contraignant.
SF6 (hexafluorure de soufre)
Gaz expansif à courte durée. Injecté à 20 %, il double de volume en 24-48h puis se résorbe en 2-3 semaines. Indiqué pour les trous maculaires et les décollements de rétine simples avec déchirures supérieures.
C2F6 (hexafluoroéthane)
Gaz expansif à durée intermédiaire. Injecté à 16 %, il triple de volume en 24-48h puis se résorbe en 4-5 semaines. Alternative au SF6 lorsqu'un tamponnement plus prolongé est nécessaire sans recourir au C3F8. Indiqué pour les trous maculaires de taille moyenne et les décollements avec déchirures supérieures nécessitant un appui plus long.
C3F8 (perfluoropropane)
Gaz expansif à longue durée. Injecté à 14 %, il quadruple de volume puis se résorbe en 6-8 semaines. Réservé aux décollements de rétine complexes, déchirures inférieures ou multiples, PVR (prolifération vitréo-rétinienne).
Huile de silicone
Tamponnement permanent (non résorbable). Nécessite une seconde intervention pour son retrait (3-6 mois). Réservé aux cas les plus complexes : PVR sévère, décollements récidivants, traumatismes, patients ne pouvant pas se positionner.
Phaco-vitrectomie : chirurgie combinée
Lorsqu'une cataracte significative est associée à la pathologie rétinienne, une phaco-vitrectomie peut être réalisée en un seul temps opératoire : la phacoémulsification (chirurgie de la cataracte) avec implantation d'un cristallin artificiel est effectuée en premier, puis la vitrectomie est réalisée dans le même temps. Cette approche combinée évite une seconde intervention, réduit le temps de récupération global et améliore la visualisation peropératoire de la rétine en supprimant l'opacité du cristallin.
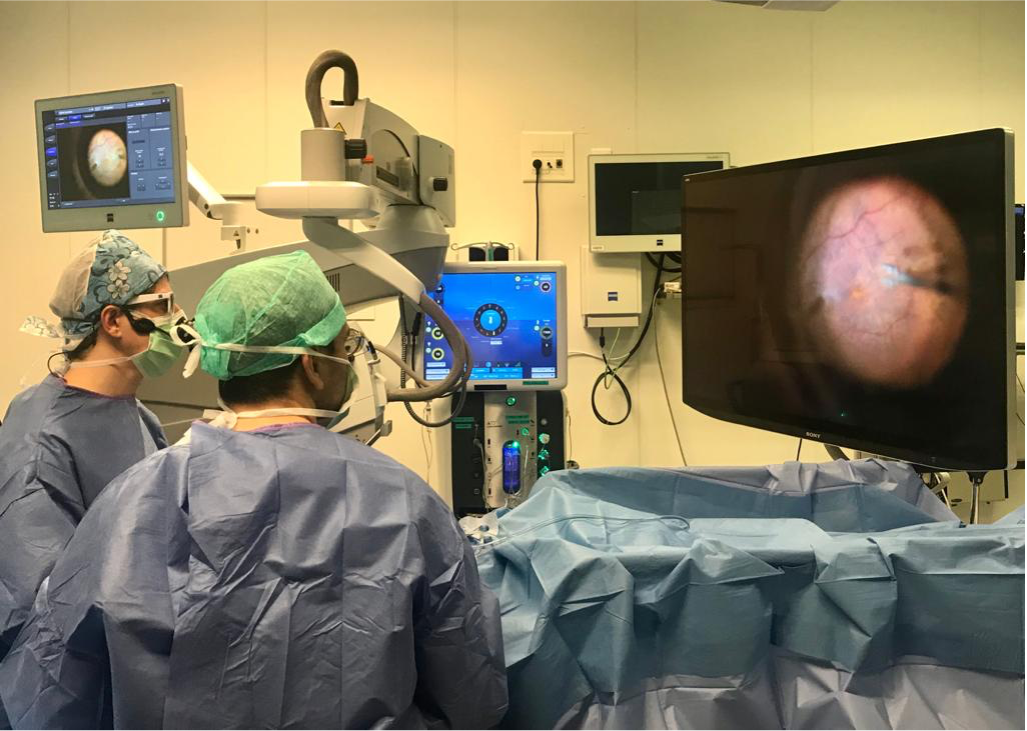
Chirurgie 3D : visualisation de nouvelle génération
L'IPO Paris réalise ses interventions rétiniennes avec un microscope opératoire ZEISS ARTEVO 850 couplé à un système de visualisation 3D sur écran haute définition. Cette technologie permet au chirurgien d'opérer en regardant un écran 55 pouces offrant une image stéréoscopique agrandie, avec un confort ergonomique optimal et une profondeur de champ améliorée. L'OCT peropératoire intégré fournit des coupes rétiniennes en temps réel pendant l'intervention, guidant le pelage des membranes et vérifiant la fermeture des trous maculaires.
Urgences rétiniennes
Signes d'alerte : consultez en urgence
Certains symptômes peuvent révéler un décollement de rétine ou une pathologie rétinienne grave. Une prise en charge dans les 24 à 48 heures est déterminante pour le pronostic visuel :
- Phosphènes (éclairs lumineux) : flashs de lumière brefs et répétitifs, souvent latéraux, visibles même les yeux fermés, surtout dans l'obscurité. Ils traduisent une traction du vitré sur la rétine périphérique.
- Mouches volantes soudaines (myodésopsies) : apparition brutale de nombreux points noirs, filaments ou toiles d'araignée dans le champ visuel. Si elles sont accompagnées de phosphènes, elles peuvent signaler une déchirure rétinienne.
- Pluie de suie : sensation de « pluie de points noirs » tombant devant l'œil, évocatrice d'une hémorragie intravitréenne sur déchirure rétinienne.
- Voile noir ou rideau sombre : ombre fixe progressant depuis la périphérie du champ visuel, signe d'un décollement de rétine en cours d'extension. Plus le voile s'étend vers le centre, plus l'urgence est critique.
- Baisse d'acuité visuelle brutale : vision centrale floue ou ondulée apparaissant en quelques heures, pouvant révéler un oedème maculaire aigu, une hémorragie maculaire ou un décollement maculaire.
Conduite à tenir
Ne pas attendre
Consultez un ophtalmologiste le jour même ou rendez-vous aux urgences ophtalmologiques. Ne pas « attendre de voir si cela passe » : chaque heure compte pour un décollement de rétine.
Limiter les mouvements oculaires
Évitez les secousses, les efforts physiques et les mouvements brusques de la tête. Si un voile noir est présent, essayez de positionner votre tête de façon à ce que la zone décollée (côté du voile) soit en bas, par gravité.
Délai de prise en charge
Décollement « macula on » (la macula est encore attachée) : chirurgie dans les 24-72 heures maximum — pronostic visuel nettement meilleur. Décollement « macula off » (la macula est déjà décollée) : chirurgie dans la semaine, le pronostic dépend de la durée du décollement maculaire.
Laser rétinien
Le laser rétinien (photocoagulation) utilise un faisceau lumineux de haute énergie (laser argon 532 nm ou laser diode) pour créer des micro-brûlures contrôlées sur la rétine, permettant de souder la rétine à l'épithélium pigmentaire ou de détruire du tissu rétinien pathologique.
Photocoagulation panrétinienne (PPR)
Traitement de référence de la rétinopathie diabétique proliférante. Consiste à appliquer 1 500 à 3 000 impacts laser sur toute la rétine périphérique, en épargnant la macula. En détruisant la rétine ischémique périphérique, on supprime la production de VEGF et la néovascularisation régresse.
- Réalisée en 2 à 4 séances espacées de 1 à 2 semaines
- Effet secondaire : réduction modérée du champ visuel périphérique et de la vision nocturne
- Également indiquée pour les occlusions veineuses rétiniennes ischémiques
Laser focal / en grille maculaire
Traitement ciblé des microanévrysmes fuitants responsables d'un oedème maculaire diabétique focal, ou application en grille sur les zones d'épaississement diffus. Aujourd'hui souvent remplacé ou complété par les injections intravitréennes d'anti-VEGF.
Barrage laser de déchirure
Application d'impacts laser confluents autour d'une déchirure rétinienne pour créer une cicatrice adhésive empêchant le passage de liquide sous la rétine. Prévient l'évolution vers un décollement de rétine. Réalisé en consultation (lampe à fente) ou au bloc opératoire (endolaser).
- Efficace en 10-14 jours (délai de cicatrisation)
- Indiqué en urgence devant toute déchirure symptomatique
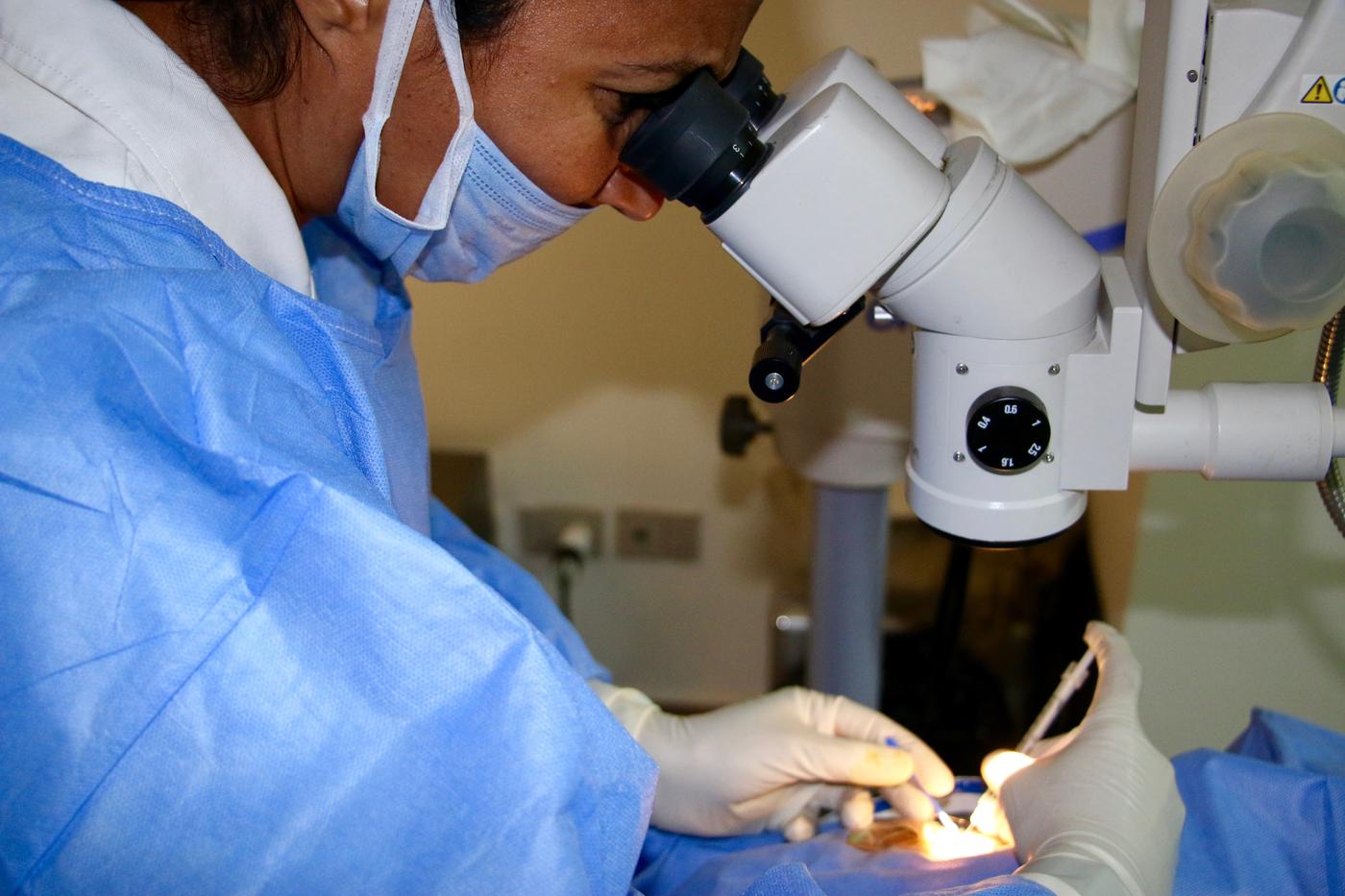
Injections intravitréennes (IVT)
Les injections intravitréennes consistent à injecter un médicament directement dans la cavité vitréenne à l'aide d'une fine aiguille (30 Gauge), permettant une concentration maximale au niveau rétinien avec un minimum d'effets systémiques. C'est l'acte ophtalmologique le plus fréquemment réalisé dans le monde.
Principaux traitements
Anti-VEGF
Les anti-VEGF (ranibizumab, aflibercept, brolucizumab, faricimab) bloquent le facteur de croissance vasculaire endothélial, réduisant la néovascularisation et la perméabilité vasculaire. Indications rétiniennes :
- Oedème maculaire diabétique
- Oedème maculaire des occlusions veineuses rétiniennes (OVCR, OBVR)
- Néovascularisation choroïdienne myopique
- Rétinopathie diabétique proliférante (en complément du laser)
Corticoïdes intravitréens
Implant de dexaméthasone (Ozurdex) ou acétonide de fluocinolone (Iluvien) à libération prolongée. Effet anti-inflammatoire et anti-oedémateux puissant. Indiqués en cas de résistance aux anti-VEGF ou de composante inflammatoire prédominante.
- Durée d'action : 3-6 mois (dexaméthasone) ou jusqu'à 36 mois (fluocinolone)
- Effets secondaires : cataracte (30-40 %), hypertonie oculaire (25 %)
Déroulement d'une injection
Préparation
Instillation de collyre anesthésiant et antiseptique (povidone iodée 5 %). L'injection est réalisée en salle dédiée, dans des conditions d'asepsie stricte.
Injection
L'aiguille (30G) est insérée à travers la pars plana (3,5-4 mm du limbe). L'injection dure quelques secondes. L'acte est quasiment indolore grâce à l'anesthésie topique.
Fréquence
Le schéma standard débute par 3 injections mensuelles (phase de charge), puis passage à un régime « treat and extend » (espacement progressif selon la réponse, de 4 à 16 semaines entre les injections). Le suivi par OCT maculaire guide les décisions de retraitement.
Suites post-opératoires de la vitrectomie
Positionnement post-opératoire
Le positionnement est un élément crucial de la réussite chirurgicale lorsqu'un tamponnement par gaz est utilisé. La bulle de gaz, plus légère que l'eau, flotte vers le haut : pour qu'elle appuie sur la zone traitée (généralement la macula, en arrière de l'œil), le patient doit garder la tête face vers le sol.
Trou maculaire
Pas de positionnement strict face vers le sol. La consigne principale est d'éviter la position sur le dos pendant les premiers jours suivant l'intervention. Des études récentes ont démontré que le taux de fermeture reste équivalent sans positionnement strict. Taux de fermeture > 90 %.
Décollement de rétine
Positionnement adapté à la localisation de la déchirure : face vers le sol pour les déchirures postérieures, tête inclinée du côté opposé à la déchirure pour les déchirures latérales. Durée : 5 à 10 jours selon la complexité.
Membrane épirétinienne
En général, pas de positionnement strict nécessaire si un simple tamponnement par air est utilisé. Éviter la position sur le dos pendant 24-48 heures.
Comportement de la bulle de gaz
La bulle de gaz occupe initialement 80-100 % de la cavité vitréenne. Elle se résorbe progressivement : le patient perçoit d'abord une vision très floue, puis voit apparaître un « niveau horizontal » qui descend au fil des jours, comme une bulle dans un niveau à bulle. La vision s'améliore au fur et à mesure que la bulle diminue.
- Air : résorption en 3-5 jours
- SF6 : résorption en 2-3 semaines
- C2F6 : résorption en 4-5 semaines
- C3F8 : résorption en 6-8 semaines
Vol en avion et altitude : interdiction absolue
Tant que du gaz est présent dans l'œil, le vol en avion est formellement interdit. La diminution de la pression atmosphérique en altitude provoque une expansion brutale de la bulle de gaz, pouvant entraîner une hypertonie oculaire aiguë et des dommages irréversibles (occlusion de l'artère centrale de la rétine). Cette interdiction s'applique également aux séjours en altitude (> 1 500 m) et à certaines anesthésies utilisant le protoxyde d'azote. Un bracelet ou une carte d'identification est remis au patient.
Chronologie de la récupération
Lendemain de l'intervention
Consultation de contrôle : vérification de la tension oculaire, de la position de la rétine et de la bulle de gaz. Début du traitement par collyres (antibiotique + anti-inflammatoire) pour 4 semaines. Vision très floue si gaz (normal).
Première semaine
Rougeur et gêne oculaire modérées. Respect strict du positionnement si prescrit. Arrêt de travail habituel : 2 à 4 semaines selon la profession. Pas de port de charge lourde, pas de sport.
Semaines 2 à 4
La bulle de gaz diminue progressivement. La vision commence à s'améliorer, d'abord en périphérie (partie supérieure du champ visuel). Contrôle ophtalmologique à 1 semaine puis 1 mois.
Mois 1 à 3
Résorption complète du gaz. L'acuité visuelle continue de s'améliorer pendant 3 à 6 mois. L'œil se remplit naturellement d'humeur aqueuse en remplacement du gaz. Reprise progressive des activités normales.
Résultat à 6 mois
Stabilisation de la vision. Si une cataracte post-vitrectomie se développe (fréquent chez les patients de plus de 50 ans, survient dans 60-80 % des cas dans les 2 ans), elle sera opérée dans un second temps lorsqu'elle devient gênante.
Questions fréquentes
La vitrectomie est-elle douloureuse ?
Non. L'intervention est réalisée sous anesthésie locale (injection péribulbaire) ou générale. Pendant l'opération, vous ne ressentez aucune douleur. En post-opératoire, une gêne modérée (sensation de grain de sable, rougeur) est habituelle pendant quelques jours et est soulagée par des antalgiques simples (paracétamol). La douleur franche est rare et doit faire consulter.
Combien de temps dure l'intervention ?
La durée varie selon la complexité : 30-45 minutes pour un pelage de membrane épirétinienne ou un trou maculaire, 45-90 minutes pour un décollement de rétine standard, et jusqu'à 2-3 heures pour les cas très complexes (PVR sévère, traumatisme, chirurgie combinée).
Vais-je récupérer ma vision d'avant ?
Le résultat dépend de la pathologie et de sa sévérité. Pour une membrane épirétinienne, la récupération est souvent excellente. Pour un trou maculaire, le taux de fermeture dépasse 90 % avec une bonne amélioration visuelle. Pour un décollement de rétine, le pronostic est meilleur si la macula n'a pas été décollée (« macula on »). La récupération est progressive sur 3 à 6 mois.
Quand puis-je reprendre le travail ?
L'arrêt de travail est de 1 à 4 semaines selon la pathologie et la profession. Pour un travail de bureau, la reprise est possible dès que la bulle de gaz a suffisamment diminué (1-2 semaines). Pour un travail physique, prévoir 4 à 6 semaines. La conduite automobile est interdite tant que le gaz n'est pas résorbé.
Le positionnement face vers le sol est-il indispensable ?
Pour le trou maculaire, le positionnement strict face vers le sol n'est plus exigé. Des études ont montré que le taux de succès reste le même : la consigne essentielle est d'éviter la position sur le dos pendant les jours suivant l'intervention. Pour certains décollements de rétine, un positionnement adapté à la localisation de la déchirure peut être prescrit. Des équipements de confort existent (coussins spéciaux, supports faciaux) pour faciliter cette période.
Y a-t-il un risque de récidive ?
Le taux de succès anatomique de la vitrectomie est de 85-95 % en première intervention pour le décollement de rétine. Un risque de récidive existe (5-15 %), notamment en cas de prolifération vitréo-rétinienne (PVR). Pour le trou maculaire, la réouverture est rare (< 5 %). Une surveillance régulière après chirurgie est indispensable.
Quand puis-je reprendre le sport ?
Les activités douces (marche) peuvent être reprises après 1 à 2 semaines. Le sport modéré (natation, vélo) après 4 à 6 semaines. Les sports de contact, la plongée sous-marine et les activités violentes (boxe, rugby) sont déconseillés pendant au moins 2 à 3 mois, et parfois de façon permanente selon la pathologie. Votre chirurgien vous donnera des recommandations adaptées.
Peut-on opérer les deux yeux en même temps ?
Non. En chirurgie rétinienne, les deux yeux ne sont jamais opérés simultanément. Un délai minimum de 2 à 4 semaines est respecté entre les deux interventions, le temps de confirmer le succès de la première chirurgie et de permettre au patient de fonctionner avec l'œil non opéré pendant la récupération.
Prendre rendez-vous
Consultez nos chirurgiens spécialistes de la rétine pour un diagnostic précis et une prise en charge adaptée à votre pathologie. En cas de symptômes urgents (éclairs, voile noir, pluie de mouches volantes), contactez-nous immédiatement.
Prendre rendez-vous sur Doctolib