La chirurgie oculoplastique
La chirurgie des paupières, ou chirurgie oculoplastique, est une surspécialité ophtalmologique qui traite l'ensemble des pathologies des paupières, de l'orbite et des voies lacrymales. Elle se situe au carrefour de l'ophtalmologie, de la chirurgie plastique et de la cancérologie faciale.
Ses indications sont multiples : correction d'un ptosis (chute de paupière), traitement d'un dermatochalasis (excès cutané), réparation d'un entropion ou ectropion, exérèse de tumeurs palpébrales, et bien sûr la blépharoplastie fonctionnelle ou esthétique. À l'IPO Paris, nos chirurgiens oculoplasticiens prennent en charge l'ensemble de ces pathologies avec une approche à la fois fonctionnelle et esthétique, car le regard est au cœur de l'identité du visage.
Anatomie de la paupière
La paupière est une structure multicouche qui protège l'œil et participe au clignement. De la surface vers la profondeur, on retrouve : la peau (la plus fine du corps), le muscle orbiculaire (fermeture de l'œil), le septum orbitaire (barrière fibreuse), la graisse orbitaire (poches palpébrales), le muscle releveur et le muscle de Müller (ouverture de l'œil), le tarse (squelette rigide contenant les glandes de Meibomius) et la conjonctive.
La connaissance de cette anatomie est essentielle pour comprendre les différentes pathologies : un déficit du muscle releveur provoque un ptosis, un relâchement cutané entraîne un dermatochalasis, et la hernie des loges graisseuses forme les poches palpébrales.

Ptosis : chute de la paupière supérieure
Le ptosis désigne une chute anormale de la paupière supérieure, partiellement ou totalement occlusif sur la pupille. Il résulte d'un dysfonctionnement du muscle releveur, de son aponévrose, du muscle de Müller ou, plus rarement, d'une atteinte neurologique. Le ptosis peut être unilatéral ou bilatéral, et son retentissement va de la gêne esthétique à l'amputation significative du champ visuel supérieur.
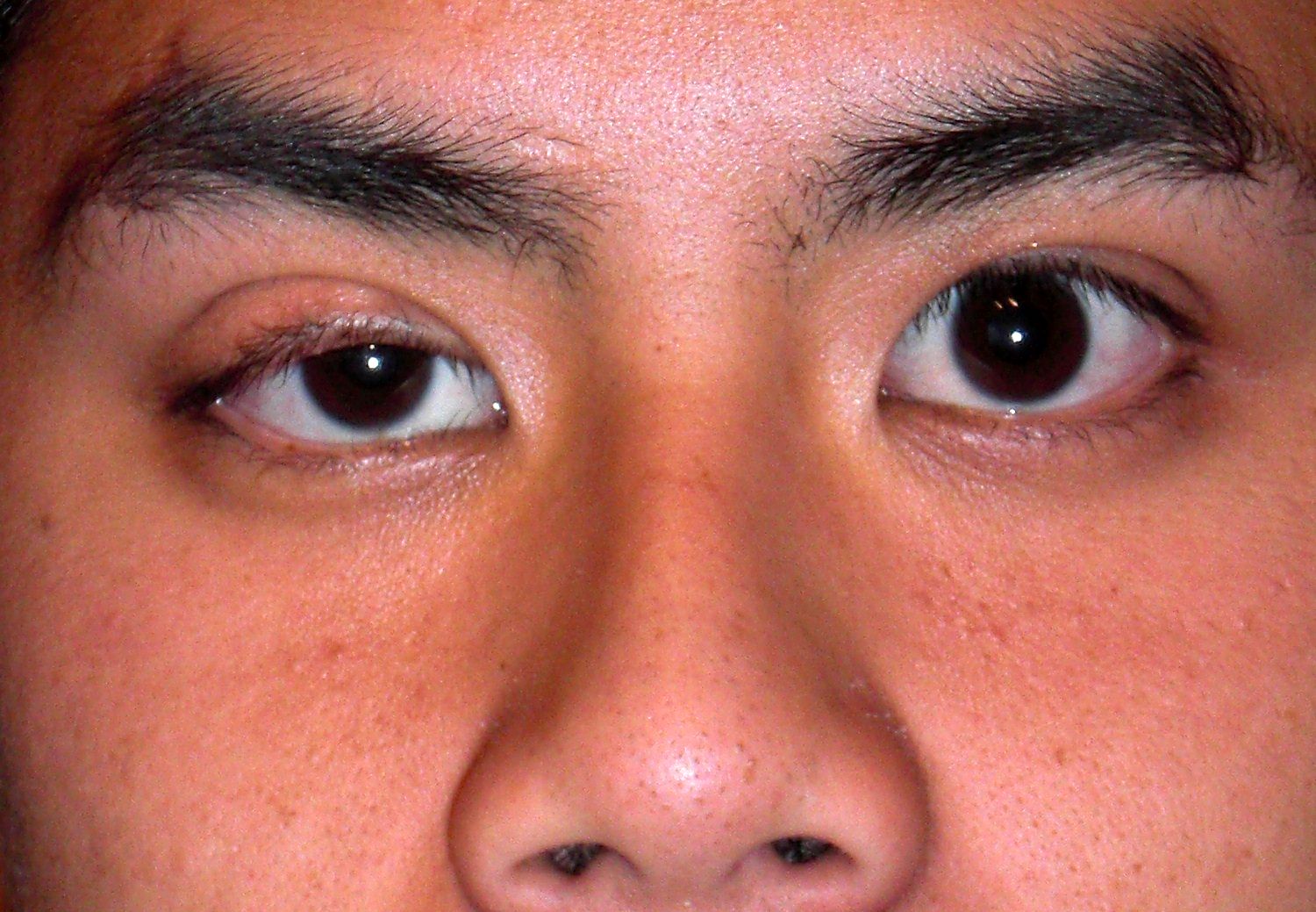
Ptosis congénital
Présent dès la naissance, il est le plus souvent dû à une dystrophie du muscle releveur (fibrose remplaçant les fibres musculaires). La fonction du releveur est souvent médiocre (< 5 mm). Chez l'enfant, le risque principal est l'amblyopie par privation visuelle si le ptosis est sévère et recouvre l'axe pupillaire.
- Dystrophie musculaire congénitale du releveur
- Syndrome de Marcus Gunn (syncinésie mâchoire-paupière)
- Blépharophimosis (syndrome familial)
- Chirurgie précoce si risque d'amblyopie
Ptosis acquis
Apparaît au cours de la vie, le plus fréquent étant le ptosis aponévrotique sénile lié à la désinsertion progressive de l'aponévrose du releveur. Le ptosis neurogène (paralysie du III, syndrome de Horner) et le ptosis myogène (myasthénie) nécessitent un bilan étiologique complet avant toute chirurgie.
- Aponévrotique : sénile, post-chirurgical, porteurs de lentilles
- Neurogène : paralysie du III, syndrome de Horner
- Myogène : myasthénie, dystrophie myotonique
- Mécanique : tumeur, œdème chronique, cicatrice
Classification du ptosis
Le ptosis est classifié selon la MRD1 (Margin Reflex Distance 1) qui mesure la distance entre le reflet lumineux cornéen central et le bord libre de la paupière supérieure. Normalement, la MRD1 est de 4 à 5 mm. La fonction du releveur (course du releveur mesurée du regard vers le bas au regard vers le haut, en bloquant le sourcil) est le paramètre décisif pour le choix de la technique chirurgicale.
Techniques chirurgicales du ptosis
Résection du muscle releveur
Technique de référence lorsque la fonction du releveur est bonne ou moyenne (≥ 5 mm). Par voie cutanée (pli palpébral) ou conjonctivale, le chirurgien raccourcit le muscle releveur et/ou son aponévrose pour augmenter la force d'élévation de la paupière. Le dosage (quantité de résection) est adapté au degré de ptosis. Un réglage peropératoire sous anesthésie locale permet d'ajuster la hauteur palpébrale en temps réel.
- Voie cutanée (pli palpébral) : accès direct au releveur
- Voie conjonctivale (technique de Fasanella-Servat) : pour ptosis légers (1-2 mm) avec bonne fonction
- Résection modulable : 10-14 mm pour ptosis léger, 14-20 mm pour modéré, > 20 mm pour sévère
- Réglage peropératoire sous anesthésie locale
Suspension frontale
Indiquée lorsque la fonction du releveur est très faible (< 4-5 mm), typiquement dans les ptosis congénitaux sévères. Le principe est de suspendre la paupière supérieure au muscle frontal via un matériau de suspension, permettant au patient d'ouvrir l'œil en élevant le sourcil.
- Matériaux : fascia lata autologue (gold standard), bandelettes de silicone, fils de Gore-Tex
- Technique du « double triangle » de Fox ou du « pentagone » de Crawford
- Chez l'enfant : souvent bilatérale, surveillance de l'exposition cornéenne nocturne
- Résultat fonctionnel bon mais lagophtalmie fréquente (fermeture incomplète)
Dermatochalasis : excès cutané des paupières
Le dermatochalasis est un excès de peau et de tissu sous-cutané des paupières, principalement supérieures, lié au vieillissement. Il s'agit de l'indication la plus fréquente de blépharoplastie. Lorsque l'excédent cutané est suffisamment important pour empiéter sur le champ visuel périphérique supérieur, l'indication chirurgicale devient fonctionnelle et peut être prise en charge par l'Assurance Maladie.
Grades du dermatochalasis
Grade 1 — Léger
Excès cutané minime formant un pli discret au-dessus du pli palpébral. Pas de retentissement fonctionnel. Gêne essentiellement esthétique avec un regard un peu « fatigué ».
Grade 2 — Modéré
Le repli cutané atteint le bord ciliaire mais ne dépasse pas la pupille. Sensation de lourdeur, élévation compensatrice du sourcil. La périmétrie peut montrer un début d'amputation du champ visuel supérieur.
Grade 3 — Sévère
L'excès de peau recouvre les cils et empiète sur l'axe visuel. Amputation significative du champ visuel supérieur documentée par la périmétrie de Goldman. Indication fonctionnelle reconnue (prise en charge Assurance Maladie).
Grade 4 — Très sévère
Le dermatochalasis masque l'axe pupillaire. Limitation fonctionnelle majeure avec amputation du champ visuel supérieur > 30 %. Le patient compense par une hypercontraction du frontal permanente (céphalées de tension chroniques).
Le bilan pré-chirurgical comprend un examen du champ visuel (périmétrie de Goldman ou périmétrie automatisée) réalisé avec et sans sparadrap (test au scotch) pour objectiver l'amélioration fonctionnelle attendue après chirurgie. Ce test est indispensable pour la prise en charge par l'Assurance Maladie.
Entropion et ectropion
Entropion
L'entropion est une bascule vers l'intérieur du bord libre de la paupière, le plus souvent inférieure. Les cils frottent alors sur la cornée (trichiasis), provoquant une irritation chronique, un larmoiement réflexe, des kératites ponctuées et, à terme, des ulcères cornéens pouvant compromettre la vision.
- Involutionnel (sénile) : le plus fréquent, lié au relâchement des rétracteurs de la paupière inférieure et à la laxité du tendon canthal latéral
- Cicatriciel : rétraction conjonctivale (trachome, pemphigoïde, brûlure chimique, syndrome de Stevens-Johnson)
- Spastique : spasme de l'orbiculaire (post-chirurgical, irritation oculaire)
- Chirurgie : réinsertion des rétracteurs, plicature du tarse, canthoplastie latérale. En cas de composante cicatricielle, greffe de muqueuse ou de membrane amniotique
Ectropion
L'ectropion est une éversion du bord libre de la paupière vers l'extérieur, exposant la conjonctive palpébrale. Il en résulte un larmoiement chronique (le point lacrymal n'est plus en contact avec le lac lacrymal), une sécheresse oculaire par exposition, et une conjonctivite chronique.
- Involutionnel : laxité horizontale de la paupière inférieure (le plus fréquent)
- Cicatriciel : rétraction cutanée (brûlure, cicatrice, actinique post-radiothérapie)
- Paralytique : paralysie faciale (nerf VII) avec hypotonie de l'orbiculaire
- Mécanique : tumeur ou masse tirant la paupière vers le bas
- Chirurgie : résection horizontale en pentagonal, canthoplastie latérale (tarsal strip), greffe cutanée en cas de composante cicatricielle
Tumeurs palpébrales
Les paupières sont un site fréquent de tumeurs cutanées, en raison de l'exposition solaire et de la finesse de la peau. Toute lésion palpébrale persistante, modifiée ou ulcérée doit faire l'objet d'un examen clinique et, le cas échéant, d'une biopsie.
Tumeurs bénignes
Les tumeurs bénignes sont les plus fréquentes. Elles ne menacent pas le pronostic vital mais peuvent être gênantes fonctionnellement ou esthétiquement.
- Chalazion : nodule inflammatoire de la paupière, traitement médical en première intention, chirurgie si persistant
- Papillome : tumeur épithéliale bénigne, exérèse simple
- Kyste dermoïde : congénital, angle supéro-externe de l'orbite
- Naevus : surveillance, exérèse si modification
- Xanthélasma : dépôt lipidique jaunâtre, bilan lipidique recommandé, exérèse ou traitement au laser CO2
Tumeurs malignes
Elles représentent environ 5 à 10 % des tumeurs palpébrales. Un diagnostic et un traitement précoces sont essentiels pour préserver le pronostic vital et la fonction palpébrale.
- Carcinome basocellulaire : 85-95 % des tumeurs malignes palpébrales, croissance lente, quasi jamais de métastase. Prédilection pour le canthus interne et la paupière inférieure. Exérèse avec contrôle histologique des marges
- Carcinome épidermoïde : plus agressif, potentiel métastatique. Facteurs de risque : soleil, immunodépression
- Carcinome sébacé : rare mais agressif, peut mimer un chalazion récidivant
- Mélanome : rare sur les paupières, pronostic variable selon le stade
- Reconstruction : après exérèse, des lambeaux locaux ou des greffes permettent de reconstruire la paupière avec un résultat fonctionnel et esthétique satisfaisant
Blépharoplastie supérieure et inférieure
La blépharoplastie est l'intervention chirurgicale visant à corriger l'excès de peau, de muscle et/ou de graisse des paupières. Elle est réalisée en ambulatoire sous anesthésie locale, dure 30 à 60 minutes par côté, et constitue l'une des chirurgies esthétiques les plus pratiquées en France.
Blépharoplastie supérieure
L'incision est placée dans le pli palpébral naturel, rendant la cicatrice quasi invisible. Le chirurgien retiré l'excès de peau (et parfois une bandelette de muscle orbiculaire) puis traite les poches graisseuses médiale et centrale si nécessaire. Le marquage préopératoire est la clé du résultat : il détermine la quantité de peau à retirer en préservant une fermeture confortable des yeux.
- Incision cachée dans le pli palpébral à 8-10 mm du bord libre
- Résection cutanée et musculaire dosée (test du pincement)
- Traitement des poches graisseuses (résection ou repositionnement)
- Sutures intradermiques au fil fin résorbable ou à retirer lors de la consultation de contrôle
- Résultat : regard plus ouvert, plus jeune, aspect reposé
Blépharoplastie inférieure
Deux approches sont possibles selon le type de défaut à corriger. La voie transconjonctivale (sans cicatrice cutanée) est privilégiée chez les patients jeunes avec des poches graisseuses isolées. La voie transcutanée (sous-ciliaire) permet en plus de traiter l'excès cutané et le relâchement musculaire.
- Transconjonctivale : incision à l'intérieur de la paupière, pas de cicatrice visible, idéale pour les poches isolées sans excès de peau
- Transcutanée (sous-ciliaire) : incision 2 mm sous les cils, permet de retirer peau et muscle en excès
- Repositionnement graisseux (lipofilling, transposition pédiculée) pour combler le sillon nasojugal
- Association possible avec un resurfacing (laser, peeling) pour les ridules
Fonctionnel vs esthétique : prise en charge
La distinction entre chirurgie fonctionnelle et esthétique conditionne la prise en charge financière. La Sécurité Sociale peut prendre en charge partiellement les interventions à visée fonctionnelle, tandis que les actes purement esthétiques restent à la charge du patient.
Indications fonctionnelles (prise en charge partielle)
La chirurgie est considérée fonctionnelle lorsqu'elle vise à restaurer une fonction altérée : champ visuel, protection cornéenne, drainage lacrymal. Un dossier médical documenté est nécessaire.
- Ptosis : toujours fonctionnel (réduction du champ visuel supérieur)
- Dermatochalasis avec amputation du champ visuel (périmétrie + test au scotch documentés)
- Entropion / ectropion : risque cornéen, larmoiement invalidant
- Tumeurs palpébrales : exérèse et reconstruction
- Prise en charge partielle par l'Assurance Maladie, complément éventuel par la mutuelle
Indications esthétiques (à la charge du patient)
Lorsque la chirurgie vise uniquement à rajeunir l'apparence du regard sans retentissement fonctionnel documenté, elle est considérée comme esthétique. Un délai de réflexion de 15 jours est obligatoire entre la consultation et l'intervention.
- Blépharoplastie supérieure sans amputation du champ visuel
- Blépharoplastie inférieure (poches sous les yeux, ridules)
- Lifting du sourcil et du regard
- Devis détaillé obligatoire remis en consultation
- Délai de réflexion légal de 15 jours
Suites post-opératoires : J1 à J14
Les suites de la chirurgie des paupières sont généralement simples. Voici le calendrier de récupération habituel après une blépharoplastie ou une chirurgie de ptosis.
Jour de l'intervention
Retour à domicile le jour même (ambulatoire). Application immédiate de froid (compresses glacées, 10 minutes toutes les heures) pour limiter l'œdème. Pommade antibiotique et cicatrisante sur les sutures. Position semi-assise (tête surélevée). Pas de lentilles de contact. Collyres prescrits si nécessaire. Légère gêne mais douleur très modérée (paracétamol suffit).
Premiers jours : œdème et ecchymoses
L'œdème est maximal à J2-J3. Des ecchymoses (bleus) péri-orbitaires sont normales et s'étendent parfois jusqu'aux pommettes. Poursuivre le glaçage régulier. Éviter de se pencher en avant, les efforts physiques et l'exposition à la chaleur. Nettoyage doux des sutures au sérum physiologique. Port de lunettes de soleil à l'extérieur.
Première semaine : décroissance de l'œdème
L'œdème diminue nettement. Les ecchymoses virent du bleu au jaune-vert. Consultation de contrôle et retrait éventuel des fils (indolore). Reprise possible du travail sédentaire et du maquillage léger (sur peau non suturée). Le résultat commence à se dessiner même si un œdème résiduel persiste.
Deuxième semaine : reprise des activités
Les ecchymoses ont généralement disparu. L'œdème résiduel reste discret et masquable par un maquillage léger. Reprise progressive du sport (éviter les sports de contact pendant 3 semaines). La cicatrice est rosée ; elle sera protégée du soleil pendant 6 mois (crème solaire SPF50 ou lunettes de soleil). Le résultat est déjà très satisfaisant, même si le résultat définitif s'apprécie à 2-3 mois.
Médecine esthétique du regard
En complément ou en alternative à la chirurgie, des traitements de médecine esthétique permettent de rajeunir le regard de manière non invasive, sans incision ni éviction sociale prolongée. Ces actes sont réalisés en consultation, en 15 à 30 minutes, et ne nécessitent pas d'arrêt de travail.
Toxine botulique
Injection de toxine botulique dans les muscles péri-orbitaires pour atténuer les rides d'expression. Le produit bloque temporairement la contraction musculaire, relaxant le muscle cible sans figer le visage. Plusieurs spécialités pharmaceutiques sont disponibles, le choix du produit est adapté par le médecin en fonction de chaque patient.
Zones d'injection
- Pattes d'oie — rides latérales au coin des yeux (muscle orbiculaire)
- Rides du lion / glabelle — rides verticales entre les sourcils (corrugateur, procerus)
- Rides du front — rides horizontales du front (muscle frontal), injection prudente et dosée
En pratique
- Résultat visible en 3 à 7 jours, effet maximal à 2 semaines, durée de 4 à 6 mois
- Séance de 15 minutes, pas d'anesthésie, reprise immédiate des activités
- Effets secondaires rares : ecchymose au point d'injection, ptose du sourcil transitoire
- Contre-indications : myasthénie, grossesse/allaitement, infection au site d'injection
- Les doses sont adaptées individuellement lors de la consultation
Acide hyaluronique (comblement des cernes)
Injection d'un gel d'acide hyaluronique réticulé pour combler les creux péri-orbitaires. La zone des cernes creux (sillon nasojugal) est l'indication phare. L'injection est réalisée à la canule pour minimiser les risques d'ecchymose et de compression vasculaire.
- Cernes creux / vallée des larmes : 0,3-0,5 mL par côté, gel peu réticulé, injection en plan profond (suprapériosté)
- Résultat immédiat, naturel, durée de 12 à 18 mois
- Réversible en cas de besoin (injection d'hyaluronidase)
- Complément idéal à la blépharoplastie inférieure pour traiter le creux résiduel
- Précautions : éviter l'injection superficielle (risque d'effet Tyndall bleuté)
- Contre-indications : infection locale, allergie connue, grossesse
Risques et complications de la chirurgie des paupières
Comme toute intervention chirurgicale, la chirurgie des paupières comporte des risques, bien que les complications sévères soient rares. Une information complète est délivrée lors de la consultation préopératoire. Le consentement éclairé est signé après un délai de réflexion suffisant.
Complications fréquentes (bénignes)
- Ecchymoses : systématiques, résolutives en 7-14 jours
- Œdème palpébral : maximal à J2-J3, régresse en 1-2 semaines
- Sécheresse oculaire transitoire : larmes artificielles pendant 2-4 semaines
- Asymétrie résiduelle légère : souvent liée à l'œdème résiduel, s'améliore en 2-3 mois
- Cicatrice rosée : s'estompe progressivement en 3-6 mois
Complications rares
- Sous-correction ou sur-correction : retouche chirurgicale possible à 3-6 mois
- Lagophtalmie : fermeture incomplète (résection cutanée trop importante), exposition cornéenne nécessitant des larmes artificielles
- Infection : exceptionnelle, traitée par antibiotiques
- Hématome rétro-orbitaire : urgence rare (< 0,05 %), douleur intense avec proptose, nécessite un drainage en urgence
- Cicatrice hypertrophique : rare, traitement par corticoïdes locaux ou laser
Prévention des risques
- Arrêt de l'aspirine et des AINS 10 jours avant l'intervention (sauf avis contraire du cardiologue)
- Arrêt du tabac au moins 4 semaines avant et après (risque de retard de cicatrisation)
- Bilan ophtalmologique complet préopératoire (test de Schirmer, surface oculaire)
- Application rigoureuse de froid en post-opératoire
- Suivi post-opératoire régulier (J1, J7, M1, M3)
- Protection solaire de la cicatrice (SPF50) pendant 6 mois
Questions fréquentes
La blépharoplastie est-elle douloureuse ?
Non. L'intervention est réalisée sous anesthésie locale (injection de lidocaïne avec adrénaline). Seule la piqûre initiale est ressentie. En post-opératoire, la gêne est modérée : sensation de tiraillement, yeux lourds. Le paracétamol suffit dans la très grande majorité des cas. La douleur intense (inhabituelle) doit faire consulter en urgence car elle peut signaler un hématome rétro-orbitaire.
Quel est le prix d'une blépharoplastie ?
Le tarif varie selon l'indication. En chirurgie fonctionnelle (ptosis, dermatochalasis avec amputation du champ visuel), l'Assurance Maladie assure une prise en charge partielle, complétée éventuellement par la mutuelle. En chirurgie esthétique, le coût est à la charge du patient : comptez entre 1 500 et 6 500 € selon le type d'intervention et son étendue. Un devis détaillé est systématiquement remis lors de la consultation.
Quand reprendre le travail après une blépharoplastie ?
La reprise d'un travail sédentaire est possible dès J5 à J7. Les ecchymoses peuvent persister 10-14 jours mais sont facilement masquées par des lunettes de soleil. Pour un travail physique ou exposant à la poussière, un arrêt de 10-14 jours est recommandé. La reprise du sport intense est autorisée à partir de 3 semaines.
La blépharoplastie laisse-t-elle des cicatrices visibles ?
La cicatrice de blépharoplastie supérieure est cachée dans le pli palpébral naturel : elle est invisible les yeux ouverts et quasi imperceptible les yeux fermés après quelques mois. Pour la blépharoplastie inférieure transconjonctivale, il n'y a aucune cicatrice externe. La voie sous-ciliaire laisse une fine cicatrice à 2 mm sous les cils, très discrète.
Peut-on opérer les quatre paupières en même temps ?
Oui, il est tout à fait courant de réaliser une blépharoplastie des quatre paupières en un seul temps opératoire. L'intervention dure alors 1h30 à 2h. L'avantage est de n'avoir qu'une seule période de récupération. Les suites sont un peu plus marquées (œdème) mais le résultat d'ensemble est plus harmonieux.
À quel âge peut-on faire une blépharoplastie ?
Il n'y a pas d'âge limite. La majorité des blépharoplasties esthétiques sont réalisées entre 45 et 70 ans, mais certains patients présentent un dermatochalasis précoce (prédisposition familiale) dès 35-40 ans. Pour le ptosis congénital, la chirurgie peut être réalisée dès l'enfance si le risque d'amblyopie est présent. Il n'y a pas de limite d'âge supérieure tant que l'état de santé général le permet.
Le Botox peut-il remplacer la chirurgie ?
La toxine botulique traite les rides dynamiques (rides d'expression liées à la contraction musculaire) : pattes d'oie, glabelle, front. Elle ne traite pas l'excès de peau, les poches graisseuses ou le ptosis. Les deux approches sont complémentaires : la blépharoplastie corrige l'excès tissulaire, le Botox affine le résultat en lissant les rides résiduelles.
Quels sont les résultats à long terme ?
Les résultats de la blépharoplastie sont durables (8 à 15 ans pour la paupière supérieure, plus encore pour l'inférieure). Le vieillissement se poursuit naturellement mais le patient conserve un bénéfice significatif par rapport à l'état pré-chirurgical. Une retouche est possible des années plus tard si nécessaire. Pour le ptosis, le résultat est stable dans la majorité des cas, avec un risque de récidive faible (< 5 %).
Pourquoi consulter un chirurgien ophtalmo-oculoplasticien ?
La chirurgie des paupières se situe à un carrefour délicat entre l'ophtalmologie et la chirurgie plastique du visage. Un chirurgien ophtalmo-oculoplasticien est un ophtalmologiste qui a complété sa formation par une surspécialisation en chirurgie palpébrale, orbitaire et lacrymale. Cette double compétence offre des avantages uniques :
Une expertise ophtalmologique complète
- Connaissance approfondie de la surface oculaire et du film lacrymal
- Évaluation de l'impact fonctionnel sur la vision (champ visuel, sécheresse)
- Dépistage de pathologies associées (glaucome, cataracte) lors du bilan
- Suivi ophtalmologique intégré avant et après la chirurgie
Une maîtrise de la chirurgie du regard
- Formation spécifique en chirurgie palpébrale, orbitaire et lacrymale
- Approche fonctionnelle et esthétique combinée
- Prise en charge des pathologies complexes (tumeurs, reconstructions, ptosis)
- Résultats naturels respectant l'harmonie du regard
À l'IPO Paris, le Dr Amin Bennedjai est spécialisé en chirurgie orbito-palpébrale. Pour aller plus loin sur cette surspécialité, son site dédié à la chirurgie des paupières détaille l'ensemble des indications (ptosis, blépharoplastie supérieure et inférieure, entropion, ectropion, voies lacrymales, pathologies orbitaires). Il exerce également à l'IMOP Marseille et partage régulièrement son expertise sur @docteur_paupieres.
Prendre rendez-vous
Consultez notre chirurgien oculoplasticien, le Dr Bennedjai, pour un examen personnalisé et découvrez les solutions adaptées à vos besoins fonctionnels et esthétiques. Un bilan complet vous sera proposé afin de déterminer la prise en charge la plus appropriée.
Prendre rendez-vous sur Doctolib